概述
流行性出血热(epidemic hemorrhagic fever,EHF)是一种由病毒传染的自然疫源性疾病,流行广泛,危害严重。至今,流行性出血热还是一种严重危害我国广大人民群众健康的传染性疾病。 流行性出血热在不同的国家和地区,由于其病原、流行病学及临床特征不同,曾有过多种不同的名称。如我国和日本将其称之为“流行性出血热”;朝鲜称之为“朝鲜出血热”;苏联称之为“出血性肾炎肾病”;北欧称之为“流行性肾病”等。实际上,不同国家和地区的流行性出血热,无一例外地都有不同程度的肾脏损害,故1982年世界卫生组织(WHO)统一将其命名为“肾综合征出血热”(hemorrhagic fever ...[详细]
病因
流行性出血热的病原是布尼亚病毒科(Bunyav’iridae)的汉坦病毒属(Hanta virus,HV)病毒。能引起肾综合征出血热的病原包括汉坦病毒属的汉坦病毒(Hantaan virus,HTNV)、汉城病毒(Seoul virus,SEOV)、普马拉病毒(Puumala virus,PUUV),以及贝尔格莱德-多布拉伐病毒(Belgrade-Dobrava virus,BDOV)等型。我国的流行性出血热主要是汉坦病毒和汉城病毒所引起。普马拉病毒主要在欧洲引起流行性肾病(nephropathic epidemica,NE)。贝尔格莱德-多布拉伐病毒在东南欧引起较重型HFRS。 流...[详细]
发病机制
流行性出血热及其肾脏损害的发病机制: 1.流行性出血热的发病机制 流行性出血热的发病机制尚未完全明了。目前认为,以下三个方面的因素可能参加了其发病过程。 (1)免疫发病机制:近20年来,国内外许多学者对流行性出血热的免疫学特点进行了一系列观察。目前普遍认为,流行性出血热的发病机制,是由某种宿主对病毒感染的免疫反应引起,伴有体液免疫反应的增强,细胞免疫的抑制,补体的下降。疾病早期循环中出现的特异性抗体,可导致循环免疫复合物(CIC)的形成。而免疫复合物广泛沉积于组织中,补体活化,在流行性出血热的发病机制中可能具有重要作用。 在流行性出血热的发热期,就同时存在补体经...[详细]
临床表现
流行性出血热肾脏损害的临床表现不同患者之间差异很大,不仅在临床表现而是在病程的每一个时期,其严重程度均可存在明显差异。一般而言,中、重度病例都伴有比较明显的肾脏损害,严重者可表现为典型的少尿型急性肾功能衰竭。 流行性出血热在其病程的不同时期,肾脏损害的临床表现如下: 1.发热期 初始尿检无异常,蛋白尿常在第5天左右突然出现,严重者达3+,并伴有镜下血尿。血尿素氮(BUN)和血清肌酐(SCr)偶有升高。肾小管功能检查可见尿NAG酶、溶菌酶升高,尿比重下降。 2.低血压休克期 血BUN开始上升,少尿和BUN升高可发生在休克和低血压出现之前。尿检可有大量蛋白尿,重症...[详细]
并发症
1.腔道出血 呕血、便血最为常见,可引起继发性休克。腹腔出血、鼻腔和阴道出血等均较常见。 2.中枢神经系统并发症 包括发病早期因病毒侵犯中枢神经而引起脑炎和脑膜炎,休克期和少尿期因休克、凝血功能障碍、电解质紊乱和高血容量综合征等引起的脑水肿,高血压脑病和颅内出血等,可出现头痛、呕吐、神志意识障碍、抽搐、呼吸节律改变或偏瘫等。CT检查有助于以上诊断。 3.肺水肿 是本病常见的合并症,临床上有两种情况。 (1)急性呼吸窘迫综合征(ARDS):这是肺毛细血管损伤,通透性增高使肺间质大量渗液,此外肺内微小血管的血栓形成和肺泡表面活性物质生成减少均能促成ARDS。临床...[详细]
实验室检查
1.血常规 (1)白细胞计数:第1~2病日多属正常,第3病日后逐渐升高,可达(15~30)×109/L。少数重症患者可达(50~100)×109/L。 (2)白细胞分类:发病早期中性粒细胞增多,核左移,有中毒颗粒。重症患者可见幼稚细胞呈类白血病反应。第4~5病日后,淋巴细胞增多,并出现较多的异型淋巴细胞。由于异型淋巴细胞在其他病毒性疾病时亦可出现,因此不能作为疾病诊断的主要依据。 (3)血红蛋白和红细胞:由于血浆外渗,导致血液浓缩,所以从发热后期开始至低血压休克期,血红蛋白和红细胞数升高,可达150g/L和5.0×1012/L以上。 (4)血小板从第2病...[详细]
其他辅助检查
1.肝功能 血清丙氨酸转氨酶(ALT)50%左右患者升高,少数患者血清胆红素升高。 2.心电图 可出现窦性心动过缓,传导阻滞等心律失常和心肌受损表现。此外高血钾时出现T波高尖,低血钾时出现u波等。 3.眼压和眼底 部分患者眼压增高,眼压明显增高者常预示为重症。脑水肿患者可见视盘和静脉充血、扩张。 4.胸部X线 约30%患者有肺水肿、淤血表现,约20%患者出现胸腔积液和胸膜反应。 5.流行性出血热肾脏损害的病理检查 流行性出血热肾脏损害病理改变的特点是肾间质小管及血管损害明显,而肾小球病变轻微。常见肾脏体积增大,肾脏重量超过正常的1~2倍。肾皮质...[详细]
诊断
一般依据临床特点、实验室检查和结合流行病学资料,在排除其他疾病的基础上,进行综合性诊断,典型病例诊断不难,但在非疫区,非流行季节以及症状不典型的病例较难确诊,必须依赖特异性血清学协助诊断。本病早期诊断要点为: 1.在流行地区、流行季节如有原因不明的急性发热病人,应想到本病的可能。 2.发热伴有头痛、眼眶痛、腰痛、全身痛及消化道症状。 3.查体时应特别注意充血、水肿、咽部及软腭充血、皮肤瘀点及腋下出血点和肾区叩痛等。 4.发热病人早期出现尿蛋白阳性而且迅速增加,应按疑似出血热对待。 5.血象检查发现血小板减少,出现异型淋巴细胞对本病诊断有帮助。...[详细]
预后
本病病死率与病型轻重、治疗迟早及措施是否正确有关。近年来通过早期诊断和治疗措施的改进,病死率由10%下降为5%以下。在我国一般认为汉坦型病毒感染病死率高于汉城型病毒感染。重型病人的病死率仍较高。主要死亡原因是休克、尿毒症、肺水肿、出血(主要是脑出血和肺出血等)。由于治疗措施得当,因休克、尿毒症、肺水肿等而死亡的病例逐渐减少,而死于出血的病例相对增多。本病患者恢复期后仍可出现慢性肾功能损害、高血压或腺垂体功能减退,说明预后不良。

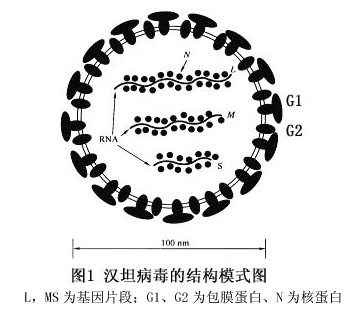 我国分离的汉坦病毒A9株的M和S基因片段核苷酸序列与代表株76~118株的核苷酸同源性为84.57%,氨基酸的同源性为96.83%。汉城病毒R22、HB55株与代表株Seoul。80~39株的核苷酸同源性分别为95.3%和95.6%,氨基酸的同源性分别为98.9%和99.4%。近年来我国发现HTNV至少有8个亚型,SEOV有6个亚型。甚至还发现新的基因型病毒,这可能与汉坦病毒间基因重排有关。实验已证实汉坦病毒与汉城病毒间可以发生基因重排。 流行性出血热病毒的核蛋白有较强的免疫原性和稳定的抗原决定簇,一般认为核蛋白中含补体结合抗原,而不含中和抗原。宿主感染后核蛋白抗体出现最早,病程第2~3天即能检出,有利于早期诊断。膜蛋白中含中和抗原和血凝抗原,但组特异性中和抗原和血凝抗原主要存在于G2蛋白上。由于膜蛋白中具有血凝活性,可产生低pH依赖性细胞融合,这种功能可能对病毒颗粒黏附于受感染宿主的细胞表面及随后病毒脱核壳进入胞质起重要作用。 不同宿主携带的病毒致病力相差极大,这与宿主动物的类别有关。近年来越来越多的资料表明,每种已知的汉坦病毒都主要与单一鼠种相联系,有的称之为“原始宿主"。各种汉坦病毒与其特有的原始宿主间存在着一个长期共演化的关系。Jeor等曾反复捕捉和释放接种汉坦病毒的同一啮齿动物,观察其体内的自然带毒情况,结果发现同一株病毒在同一类啮齿类动物中,在整个捕捉和释放两次或以上过程中,分离到的病毒基因不论是M片段、S片段或非编码区片段均完全一致,但在不同种的啮齿动物接种同一株病毒,以上基因片段的序列则有改变。Kariwa等也发现不同年代从捕获褐家鼠中分离的Seoul病毒株,其G1和G2氨基酸同源性大于99.7%。证明汉坦病毒有其特殊的宿主动物依赖性。其次,汉坦病毒的毒力也与病毒本身的基因有关,主要是M片段编码的产物,糖蛋白1(G1)和糖蛋白2(G2)。不同血清型的汉坦病毒,G1编码区同源性低于G2,抗G1的McAb与各血清型病毒间的交叉反应明显少于G2,表明G1区是编码型特异性的抗原决定簇,而G2为组特异性抗原决定簇。在布尼亚病毒G1是决定病毒毒力和感染性的主要因素,同型病毒间基因片段经过重排(rearrangment)形成的病毒变异,病毒蛋白质糖基化方式的改变及基因突变均可引起病毒毒力的改变。此外,人的基因也在病毒和机体互相作用中起重要作用。Mustonen等检测了NE患者的HLA分型,发现重型患者HLA-B8和DRBI0301等位基因检出率,明显要高于对照组。其中休克患者检出率为100%(7/7),因急性肾衰竭需进行透析者13例,其中HLA-B8阳性9例(69%),DRBI0301阳性者8例(62而对照组却为15%,这汉坦病毒类等位基因可能导致感染汉坦病毒者增强或引起异常的免疫应答有关。 流行性出血热病毒对乙醚、氯仿、丙酮等脂溶剂和去氧胆盐敏感,4~20℃温度下相对稳定,高于37℃及pH 5.0以下易灭活。56℃ 30min或100℃ 1min可灭活。对紫外线、乙醇和碘酒敏感。
我国分离的汉坦病毒A9株的M和S基因片段核苷酸序列与代表株76~118株的核苷酸同源性为84.57%,氨基酸的同源性为96.83%。汉城病毒R22、HB55株与代表株Seoul。80~39株的核苷酸同源性分别为95.3%和95.6%,氨基酸的同源性分别为98.9%和99.4%。近年来我国发现HTNV至少有8个亚型,SEOV有6个亚型。甚至还发现新的基因型病毒,这可能与汉坦病毒间基因重排有关。实验已证实汉坦病毒与汉城病毒间可以发生基因重排。 流行性出血热病毒的核蛋白有较强的免疫原性和稳定的抗原决定簇,一般认为核蛋白中含补体结合抗原,而不含中和抗原。宿主感染后核蛋白抗体出现最早,病程第2~3天即能检出,有利于早期诊断。膜蛋白中含中和抗原和血凝抗原,但组特异性中和抗原和血凝抗原主要存在于G2蛋白上。由于膜蛋白中具有血凝活性,可产生低pH依赖性细胞融合,这种功能可能对病毒颗粒黏附于受感染宿主的细胞表面及随后病毒脱核壳进入胞质起重要作用。 不同宿主携带的病毒致病力相差极大,这与宿主动物的类别有关。近年来越来越多的资料表明,每种已知的汉坦病毒都主要与单一鼠种相联系,有的称之为“原始宿主"。各种汉坦病毒与其特有的原始宿主间存在着一个长期共演化的关系。Jeor等曾反复捕捉和释放接种汉坦病毒的同一啮齿动物,观察其体内的自然带毒情况,结果发现同一株病毒在同一类啮齿类动物中,在整个捕捉和释放两次或以上过程中,分离到的病毒基因不论是M片段、S片段或非编码区片段均完全一致,但在不同种的啮齿动物接种同一株病毒,以上基因片段的序列则有改变。Kariwa等也发现不同年代从捕获褐家鼠中分离的Seoul病毒株,其G1和G2氨基酸同源性大于99.7%。证明汉坦病毒有其特殊的宿主动物依赖性。其次,汉坦病毒的毒力也与病毒本身的基因有关,主要是M片段编码的产物,糖蛋白1(G1)和糖蛋白2(G2)。不同血清型的汉坦病毒,G1编码区同源性低于G2,抗G1的McAb与各血清型病毒间的交叉反应明显少于G2,表明G1区是编码型特异性的抗原决定簇,而G2为组特异性抗原决定簇。在布尼亚病毒G1是决定病毒毒力和感染性的主要因素,同型病毒间基因片段经过重排(rearrangment)形成的病毒变异,病毒蛋白质糖基化方式的改变及基因突变均可引起病毒毒力的改变。此外,人的基因也在病毒和机体互相作用中起重要作用。Mustonen等检测了NE患者的HLA分型,发现重型患者HLA-B8和DRBI0301等位基因检出率,明显要高于对照组。其中休克患者检出率为100%(7/7),因急性肾衰竭需进行透析者13例,其中HLA-B8阳性9例(69%),DRBI0301阳性者8例(62而对照组却为15%,这汉坦病毒类等位基因可能导致感染汉坦病毒者增强或引起异常的免疫应答有关。 流行性出血热病毒对乙醚、氯仿、丙酮等脂溶剂和去氧胆盐敏感,4~20℃温度下相对稳定,高于37℃及pH 5.0以下易灭活。56℃ 30min或100℃ 1min可灭活。对紫外线、乙醇和碘酒敏感。

