由于多种原因的影响使脊髓内形成管状空腔,称为脊髓空洞症,在空洞周围常有神经胶质增生。本症发病较为缓慢,临床表现为受累的脊髓节段神经损害症状,以痛、温觉减退与消失、而深感觉保存的分离性感觉障碍为特点,兼有脊髓长束损害的运动障碍与神经营养障碍。
关于空洞形成的原因,目前尚无一致认识,确切病因不明。目前两种病因:先天性因素,多合并ChiariⅠ型畸形;后天性因素,系由于外伤、肿瘤、炎症等引起。
1.先天性病因 大体有四种学说: (1)Gardner的流体力学理论:1958年开始,Gardner报道了大量Chiari Ⅰ型畸形伴脊髓空洞症的病例,他推测由于枕大孔区的梗阻(先天畸形或蛛网膜炎等),使脑脊液不能从四脑室流出,脑脊液在脉络膜丛动脉源性搏动的作用下,就会不断冲击脊髓中央管,使其扩大,并破坏中央管周围的灰质,形成空洞。手术中也发现四脑室与中央管是交通的;部分病人脑室造影时,可观察到造影剂经四脑室进入中央管;经皮肤穿刺向空洞内注入空气,气体也可溢入四脑室;而且空洞内液体蛋白含量低,与脑脊液相似。但也有不同意见:部分病人在造影、手术及尸检中未发现四脑室与中央管的交通;腰穿注入造影剂虽不流入四脑室,但空洞可显影;部分空洞与中央管分离,并且是多房的。有的学者计算了脉络丛动脉源性搏动的压力,发现压力很小,不可能造成空洞。另外此学说无法解释延髓空洞症的产生。 (2)Williams的颅内与椎管内压力分离学说:1969年以来,Williams进行了一系列研究,对脑室、空洞及蛛网膜下腔做了压力测定。认为人在咳嗽,打喷嚏及用力时,可引起颅内及椎管内静脉压上升,使脑脊髓蛛网膜下腔的压力随之升高,此时正常人是通过脑脊液在蛛网膜下腔的往返流动来平衡的。而有小脑扁桃体轻度下疝的病人,由于脑脊液循环障碍,就出现了压力的不平衡。Williams发现在咳嗽初期,腰部蛛网膜下腔的压力高于基底池,以后则相反。由此他推测小脑扁桃体可能有活瓣作用,当脊髓蛛网膜下腔压力升高时,脑脊液可上推下疝的扁桃体而流入颅内;随着脊髓蛛网膜下腔压力的下降,小脑扁桃体再度下疝,使脑脊液不能回流,造成颅内压增高,促使脑脊液从四脑室向中央管灌注,这是颅内与脊髓、中央管与脊髓外产生的压力差,Williams称为脑脊液压力分离。这个压力差反复间断地作用很多年,就可以形成交通性脊髓空洞症。通过空洞穿刺及动物实验也发现空洞内压力高的特点。部分病人在咳嗽用力时,也有症状加重的临床报道。脊髓空洞症病人中央管与空洞的交通不是一直开放的,由于枕大孔处组织反复受压及其他原因,可以关闭。由此在空洞的进展上提出了脑脊液冲击理论,在枕大孔明显受压的病人,当咳嗽等用力时,脊髓蛛网膜下腔的压力突然升高,由于不能向颅内传递,就向脊髓内空洞传递,因空洞的开口被关闭或有活瓣作用,空洞内液体不能流入颅内,就向上面中央管旁的灰质冲击,久而久之,空洞逐渐向上扩展,并在脊髓空洞的基础上形成延髓空洞。由此说明延髓空洞不可能单独存在,此点与临床观察相符。 (3)脑脊液脊髓实质的渗透学说:1972年Ball在脊髓空洞症的尸检中发现脊髓实质内血管周围间隙的明显增宽,他在空洞内注入墨汁可沿血管周围间隙扩散,并在局部形成一些小池,特别是脊髓背侧白质明显。由此推测由于枕大孔区畸形,静脉压及脊髓蛛网膜下腔压力反复一过性的升高,长期作用于脊髓,使血管周间隙逐渐扩大,脑脊液由此渗入而形成空洞。1979年Aboulker提出神经轴突组织是能透过水的,脑脊液可沿神经组织向脊髓内渗透。临床上也有报道术中确实证实四脑室与中央管无交通的病人,在延迟脑脊液造影像上空洞可显影,而且部分空洞远离中央管,多偏在靠近脊髓表面最近的后角部分等。 (4)循环障碍学说:Netsky在脊髓空洞症病人尸检中发现髓内有血管异常,特别是后角明显。他推测随着年龄的增长,异常血管周围可发生循环障碍而导致空洞。脊髓对脑脊液的灌注或冲击的损害有保护性机制,胶质纤维增生,这些纤维会影响脊髓实质的血液供应,缺血可能是空洞产生及进展的原因之一。脊髓实质(主要在后角)先天性异常并不是发病的惟一因素。脊髓后角先天异常,加之枕大孔区畸形及静脉压等因素,使脑脊液很容易从先天异常侧的脊髓后根侵入,在局部形成空洞,随着空洞的扩展可与中央管交通,继之中央管逐渐扩大,最后可与四脑室相通。 2.后天性病因 多由脊髓肿瘤、蛛网膜炎及外伤等因素引起。外伤可使脊髓中心部坏死,造成渗出液及破坏产物的积聚,使渗透压升高,液体潴留,由于髓内压力升高,可破坏周围组织,使空洞逐渐扩大。动物实验中发现,在切断的脊髓断端附近出现一些微小囊肿,由此可推测这些囊肿的破裂、汇合可能是空洞形成的原因。对于蛛网膜炎后的脊髓空洞症,主要由于缺血及静脉栓塞造成。脊髓肿瘤引起的脊髓空洞症主要与肿瘤细胞分泌蛋白性液体有关。 脊髓空洞症发病机制复杂,枕大孔区畸形或梗阻是导致空洞形成的重要因素之一。由于每个人的病因、体质及机体代偿能力的不同,空洞的形成和发展也各不相同,所以应根据临床特点及病期的不同,进行不同病因探讨及综合分析。 脊髓空洞症多发生于颈段及上胸段的中央管附近,靠近一侧后角,形成管状空洞,可延续多个脊髓节段,并不一定与中央管相通。在脊髓横断面上,可见空洞腔占据了大部分的髓质,前角背侧也可受累,前后连合结构常被破坏。随着空洞腔的进一步发展,后角也可受累、甚至包括后索的腹侧。空洞可局限于脊髓的一侧,也可占据两侧。空洞形状不一,在脊髓同一平面有可能存在多个空洞腔,它们可相互隔开,也可互相联通。此症有的与延髓空洞同时存在。空洞向上有延至脑桥与中脑者。腰段以下空洞症较少见。少数情况于脊髓末端见有小的空洞,并且与脊柱裂共存。 脊髓受压变性常是空洞扩大之必然结果。空洞部位脊髓呈梭形膨隆,颜色变淡,软膜血管减少。空洞可位于中央或偏于一侧,或偏于前或后,使脊髓灰质、侧索、后索受压变性。空洞之壁光滑,为增生的胶质及趋于变性的神经纤维,颜色变白,周围的神经纤维呈现水肿。晚期脊髓空洞巨大者,脊髓组织菲薄,可造成椎管腔的梗阻。 依照病理状况,[收起]
1.先天性病因 大体有四种学说: (1)Gardner的流体力学理论:1958年开始,Gardner报道了大量Chiari Ⅰ型畸形伴脊髓空洞症的病例,他推测由于枕大孔区的梗阻(先天畸形或蛛网膜炎等),使脑脊液不能从四脑室流出,脑脊液在脉络膜丛动脉源性搏动的作用下,就会不断冲击脊髓中央管,使其扩大,并破坏中央管周围的灰质,形成空洞。手术中也发现四脑室与中央管是交通的;部分病人脑室造影时,可观察到造影剂经四脑室进入中央管;经皮肤穿刺向空洞内注入空气,气体也可溢入四脑室;而且空洞内液体蛋白含量低,与脑脊液相似。但也有不同意见:部分病人在造影、手术及尸检中未发现四脑室与中央管的交通;腰穿...[详细]
1.本病多见于20~40岁,男性多于女性。临床症状呈极缓慢的进展。由于空洞所在位置、大小及范围的不同,症状也不一致,其好发部位多在颈胸交界的脊髓内。早期症状多为相应支配区自发性疼痛(空洞始于中央管背侧灰质后角底部),出现节段性分离性感觉障碍,逐渐扩大至双上肢和胸背部,呈短上衣样分布的痛温觉减退或缺失,触觉和深感觉保存,病人常发现损伤后无痛觉而就诊。晚期空洞扩展至脊髓丘脑束,出现空洞水平以下传导束性感觉障碍。 2.前角细胞受累出现相应节段肌萎缩、肌束颤动、肌张力减低和腱反射减弱,空洞位于颈膨大时双手肌萎缩明显。空洞水平以下出现锥体束征,病变侵及第8颈神经~第1胸神经侧角交感神经中枢则出现Horner征。 3.关节痛觉缺失可导致神经源性关节病,关节磨损、萎缩和畸形,关节肿大,活动度增加,运动时有摩擦音而无痛觉,即夏科(Charcot)关节。皮肤营养障碍也较常见,如皮肤增厚、过度角化,痛觉缺失区表皮烫伤、割伤造成顽固性溃疡和瘢痕形成,甚至指、趾节末端无痛性坏死、脱落(Morvan征)。晚期可出现神经源性膀胱和尿便失禁。 4.延髓空洞症很少单独发生,常为脊髓空洞的延伸,多不对称,症状体征多为单侧性。空洞累及三叉神经脊束核出现面部洋葱皮样痛温觉缺失,自外侧向鼻唇部发展;累及疑核引起吞咽困难和饮水呛咳;累及舌下神经核伸舌偏向患侧、同侧舌肌萎缩及肌束颤动;累及面神经核出现周围性面瘫;前庭小脑通路受累出现眩晕、眼震和步态不稳。[收起]
1.本病多见于20~40岁,男性多于女性。临床症状呈极缓慢的进展。由于空洞所在位置、大小及范围的不同,症状也不一致,其好发部位多在颈胸交界的脊髓内。早期症状多为相应支配区自发性疼痛(空洞始于中央管背侧灰质后角底部),出现节段性分离性感觉障碍,逐渐扩大至双上肢和胸背部,呈短上衣样分布的痛温觉减退或缺失,触觉和深感觉保存,病人常发现损伤后无痛觉而就诊。晚期空洞扩展至脊髓丘脑束,出现空洞水平以下传导束性感觉障碍。 2.前角细胞受累出现相应节段肌萎缩、肌束颤动、肌张力减低和腱反射减弱,空洞位于颈膨大时双手肌萎缩明显。空洞水平以下出现锥体束征,病变侵及第8颈神经~第1胸神经侧角交感神经中枢则出...[详细]
脊髓空洞症常合并其他先天性畸形,如脊柱侧弯或后突畸形、隐性脊柱裂、颈枕区畸形、小脑扁桃体下疝和弓形足等。 病变发展损及锥体束及锥体外束后,下肢逐渐出现痉挛性瘫痪,同时双下肢锥体束征阳性。当一侧颈髓受损后,破坏了下行的交感纤维,同侧可出现Hornor综合征。较常见的自主神经障碍,有皮肤营养障碍如皮肤角化、汗毛减少、血管舒缓障碍等。
脑脊液常规及动力学检查无特征性改变,空洞较大可引起椎管轻度梗阻和CSF蛋白增高。
1.CT扫描 80%的空洞可在CT平扫时被发现,表现为髓内边界清晰的低密度囊腔,其CT值与相应蛛网膜下腔内脑脊液相同,平均较相应节段脊髓CT值低15Hu,相应脊髓外形膨大。少数空洞内压力较低而呈萎缩状态,此时其外形欠规则。当空洞较小或含蛋白量较高时,平扫可能漏诊。椎管内碘水造影CT延迟扫描,可在脊髓空洞内见到高密度造影剂。当空洞部直接与蛛网膜下腔相通时,造影剂可通过脊髓血管间隙或第四脑室的交通进入空洞,因此,注射造影剂后延迟扫描发现髓内高密度影的机会较高。伴发脊髓肿瘤时,脊髓不规则膨大,密度不均,空洞壁可较厚。外伤后脊髓空洞常呈偏心性,其内常可见分隔。 2.MRI MRI矢状面图像能清晰地显示空洞全貌。T1加权图像表现脊髓中央低信号的管状扩张,T2加权图像上空洞内液呈高信号,无论T1或T2加权图像,空洞内液信号均匀一致。横断面上空洞多呈圆形,有时形态不规则或双腔形,边缘清楚光滑。在空洞的上、下两端常有胶质增生,当增生的胶质组织在空洞内形成分隔时,空洞呈多房性或腊肠状。空洞相应节段的脊髓均匀膨大。由于脑脊液的搏动,T2加权像上脑脊液呈低信号,这种现象称为脑脊液流空现象。脊髓空洞内液与脑脊液相交通,并可具有搏动,因此这些病人在T2加权图像上可见到低信号的流空现象,与T1加权所见颇为相似。由于空洞内液搏动程度不同,信号缺失区的形态可与T1加权时的范围不一致。多房性空洞由于分隔的存在导致搏动较弱,流空现象出现率较低,但当其交通以后空洞内流空现象出现率明显增多,因此如发现流空现象缺失则提示多房分隔的存在。非搏动性空洞常为单发,其长度直径均小,施行分流术后空洞内搏动幅度减弱甚至消失,因此空洞内流空现象的观察亦可作为手术疗效观察的指标之一。MRI是诊断的最有效工具(图1),在绝大多数病例均能显示脊髓空洞以及其伸展范围和大小。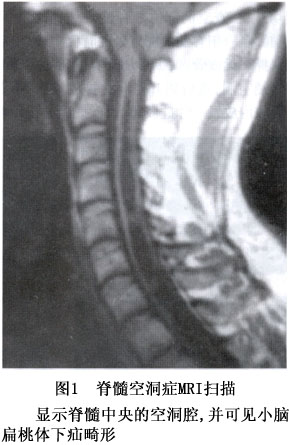 3.其他 采用感应电流检测肌肉收缩功能,对于有严重肌麻痹者可出现电变性反应,检测运动时值常有增加。肌电图检查对于脊髓下运动神经元通路任何水平的损害有意义。[收起]
1.CT扫描 80%的空洞可在CT平扫时被发现,表现为髓内边界清晰的低密度囊腔,其CT值与相应蛛网膜下腔内脑脊液相同,平均较相应节段脊髓CT值低15Hu,相应脊髓外形膨大。少数空洞内压力较低而呈萎缩状态,此时其外形欠规则。当空洞较小或含蛋白量较高时,平扫可能漏诊。椎管内碘水造影CT延迟扫描,可在脊髓空洞内见到高密度造影剂。当空洞部直接与蛛网膜下腔相通时,造影剂可通过脊髓血管间隙或第四脑室的交通进入空洞,因此,注射造影剂后延迟扫描发现髓内高密度影的机会较高。伴发脊髓肿瘤时,脊髓不规则膨大,密度不均,空洞壁可较厚。外伤后脊髓空洞常呈偏心性,其内常可见分隔。 2.MRI MRI矢状面图...[详细]
3.其他 采用感应电流检测肌肉收缩功能,对于有严重肌麻痹者可出现电变性反应,检测运动时值常有增加。肌电图检查对于脊髓下运动神经元通路任何水平的损害有意义。[收起]
1.CT扫描 80%的空洞可在CT平扫时被发现,表现为髓内边界清晰的低密度囊腔,其CT值与相应蛛网膜下腔内脑脊液相同,平均较相应节段脊髓CT值低15Hu,相应脊髓外形膨大。少数空洞内压力较低而呈萎缩状态,此时其外形欠规则。当空洞较小或含蛋白量较高时,平扫可能漏诊。椎管内碘水造影CT延迟扫描,可在脊髓空洞内见到高密度造影剂。当空洞部直接与蛛网膜下腔相通时,造影剂可通过脊髓血管间隙或第四脑室的交通进入空洞,因此,注射造影剂后延迟扫描发现髓内高密度影的机会较高。伴发脊髓肿瘤时,脊髓不规则膨大,密度不均,空洞壁可较厚。外伤后脊髓空洞常呈偏心性,其内常可见分隔。 2.MRI MRI矢状面图...[详细]
根据慢性发病和临床表现的特点,有节段性分离性感觉障碍,上肢发生下运动神经元性运动障碍,下肢发生上运动神经元性运动障碍等,多能做出明确诊断。结合影像学的表现,可进一步明确诊断。
本病尚无特效疗法。一般治疗采用神经营养药物,过去曾采用核素治疗、放射治疗及中药治疗,目前趋向于采取手术治疗,但尚缺乏公认的、统一的手术方式。 1.手术治疗 较大空洞伴椎管梗阻可行上颈段椎板切除减压术,合并颈枕区畸形及小脑扁桃体下疝可行枕骨下减压,手术矫治颅骨及神经组织畸形。张力性空洞可行脊髓切开及空洞-蛛网膜下腔分流术。 2.放射治疗 可试用放射性核素131碘疗法(口服或椎管注射),但疗效不肯定。 3.对症处理 可给予镇痛药、B族维生素、三磷腺苷(ATP)、辅酶A、肌苷等;痛觉消失者应防止外伤、烫伤或冻伤,防止关节挛缩,辅助按摩等。
本病进展缓慢,常可迁延数十年之久。手术近期疗效明显,但手术亦非根治性手术,应对患者进行术后随访,并通过MRI定期观察空洞及脊髓变化。
主要是注意女性孕期、围生期保健防病及不能随意用药,防止先天性畸形儿的出生。

 3.其他 采用感应电流检测肌肉收缩功能,对于有严重肌麻痹者可出现电变性反应,检测运动时值常有增加。肌电图检查对于脊髓下运动神经元通路任何水平的损害有意义。
3.其他 采用感应电流检测肌肉收缩功能,对于有严重肌麻痹者可出现电变性反应,检测运动时值常有增加。肌电图检查对于脊髓下运动神经元通路任何水平的损害有意义。

