概述
肠系膜上动脉栓塞是指他处脱落的各种栓子经血液循环至肠系膜上动脉并滞留其末端,导致该动脉供血障碍,供血肠管发生急性缺血性坏死。
病因
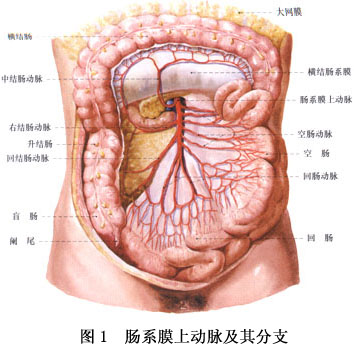
肠系膜上动脉栓塞的栓子主要来源于心脏,如心肌梗死后的壁栓、亚急性细菌性心内膜炎的瓣膜赘生物、风湿性心脏瓣膜病变处的赘生物和左右心耳附壁血栓的脱落等;亦可来源于大动脉粥样硬化的附壁血栓或粥样斑块的脱落和脓肿或脓毒血症的细菌的栓子等。 肠系膜动脉栓塞的发生亦与肠系膜上动脉的解剖结构有关(图1)。肠系膜上动脉从腹主动脉呈锐角分出,与主动脉走行平行,管腔较粗,与腹主动脉血流的方向一致,脱落的栓子易于进入,在血管狭窄处或分叉处导致血管栓塞。多见于结肠中动脉发出部或其以下的部位。...[详细]
发病机制
肠系膜血管一旦栓塞,受阻塞的动脉供应区的肠管发生血运障碍,肠管缺血、缺氧使肠管失去光泽,颜色苍白。肠黏膜不易耐受缺血,若缺血时间超过15min,小肠黏膜绒毛结构就会发生破坏脱落。继而肠壁血液淤滞,充血、水肿,肠管失去张力,出现发绀水肿,大量血浆渗至肠壁,肠壁呈现出血性坏死。大量血浆渗出至腹腔及肠腔内,循环血容量锐减,肠腔内细菌大量繁殖及由于肠管缺血缺氧后发生坏死的毒性代谢产物不断被吸收,导致低血容量、中毒性休克。肠坏死时,肠管扩张,蠕动消失,表现血运性肠梗阻。 肠系膜动脉栓塞的部位不同,肠管缺血区域的范围亦不同。栓塞发生在肠系膜上动脉入口处,可引起Treitz韧带以下全部小肠和右半...[详细]
临床表现
本病的发生,男性多于女性,40~60岁之间多发,多数病人有可形成动脉栓子的心脏病史,如心肌梗死后形成心肌室壁瘤、房性心律失常、风湿性瓣膜疾病、主动脉粥样硬化等病史。15%~20%的病人过去有其他动脉栓塞的病史。 本病发生急骤,突发剧烈腹痛,伴有频繁呕吐。初期时腹痛症状和体征不相符,腹痛剧烈而腹部体征轻微。当病人出现血性水样物呕吐,或腹泻出暗红色血便时,腹痛症状减轻,但却出现腹部压痛、反跳痛、腹肌紧张、肠鸣音弱转之消失。叩诊检查有移动性浊音时,腹腔穿刺可抽出血性渗出液。此时提示肠管已发生梗死。随病程进展病人可出现周围循环衰竭的征象。
并发症
目前没有相关内容描述。
实验室检查
1.血象 白细胞计数明显升高,多在(25~40)×109/L。 2.红细胞比积 因有血液浓缩,红细胞比容升高。 3.血气分析 pH下降、SB下降,BE呈负值,二氧化碳结合力代偿性下降等,提示有代谢性酸中毒发生。 4.血清酶学检查 可见血清LDH、SGOT、SGPT、CPK升高。
其他辅助检查
1.X线检查 (1)腹部平片:早期无特殊表现,影像可见大小肠均有轻度或中度扩大充气,但可协助排除其他疾病。晚期由于肠腔和腹腔内大量积液,腹腔普遍密度增高。 (2)选择性腹腔动脉造影:可了解腹腔干及肠系膜动脉及其分支情况,根据造影剂突然中断,确定栓塞部位,对诊断的做出有重要价值。 2.多普勒超声检查 根据血流方向及速度,判断栓塞的部位,但肠梗阻时,肠胀气可干扰诊断的做出。 3.诊断性腹腔穿刺抽液 可有血性液体抽出。
诊断
1.病史 既往病人多有心脏病史或动脉栓塞的病史。 2.临床特点 突发的剧烈腹痛,而体征轻微,伴有呕吐和暗红色血性便。 3.实验室检查 结合临床表现,有白细胞计数升高,血清酶LDH、SGOT、SGPT、CPK升高,应考虑肠系膜动脉血栓形成的可能。 4.选择性动脉造影 可为诊断提供帮助。肠系膜上动脉栓塞常发生在肠系膜上动脉开口以下3~8cm处,造影剂显示突然中断,形成“新月征”。此外诊断性腹腔穿刺抽液及腹部多普勒超声检查对诊断亦有帮助。
治疗
应迅速去除血管内的栓子,恢复肠系膜上动脉的血液灌注。对急性肠系膜上动脉栓塞患者早期应补足血容量,积极纠正存在的酸中毒,选用合适的抗生素及安置胃管等。 1.溶栓和抗凝治疗 溶栓剂主要为尿激酶和链激酶,可以在动脉造影时经导管注入栓塞部位,使纤维蛋白快速溶解,甚至几分钟内即可完成,也可以全身使用尿激酶或链激酶。严重的胃肠道出血是使用溶栓剂的禁忌证。抗凝治疗可选用肝素、低分子量肝素、低分子右旋糖酐、阿司匹林、双嘧达莫等药物。抗凝药物治疗前、后,应注意监测凝血酶原时间、出凝血时间和血小板计数,以防继发出血。溶栓和抗凝治疗效果不十分确定,故在使用时应灵活掌握,根据患者的不同情况具体分析,决定...[详细]
预后
目前没有相关内容描述。
预防
目前没有相关内容描述。