概述
食管穿过膈肌的通道称为食管裂孔。腹腔食管、胃或肠的一部分通过食管裂孔突入胸腔称为食管裂孔疝。食管裂孔疝是膈疝中最常见者,达90%以上。
病因
正常食管裂孔由左膈肌第1~4腰椎向前分为左右两翼,亦可起于左膈脚(第1~3腰椎前),犹如围绕颈而形成,裂孔纵径3~5cm,横径2cm(图1)。在食管裂孔处有数层组织,如胸膜,纵隔脂肪、胸内筋膜、腹内筋膜等,将胸腔与腹腔分隔。食管裂孔在反流中有重要作用,胃食管结合部周围膈食管裂孔的肌肉如同弹簧夹,其有节律地收缩与吸气运动同步。食管裂孔周围肌肉收缩时向下牵拉食管并增加其弯曲角度,有助于食管下段关闭,从而防止了胃食管反流(图2)。 此外,胃食管结合部(从食管移行到胃的部分)在抗反流中亦有重要作用,该部位于膈肌下方邻近的腹腔内,通过食管下段(裂孔上下各1~2cm)环形肌纤维的张力性收...[详细]
发病机制
膈食管裂孔的扩大,环绕食管的膈肌脚薄弱等,致使腹段食管、贲门或胃底随腹压增高,经宽大的裂孔而进入纵隔,进而引起胃食管反流、食管炎等一系列病理改变。 1.病理分型 病理分型方法较多,常见的有下列4种: (1)Akerlund分型:Akerlund(1933)将食管裂孔疝分为3型。 Ⅰ型(先天性短食管性裂孔疝):先天性短食管,胃被拉入胸腔;或先天性食管裂孔发育上的缺陷过于宽大,胃疝入胸腔而继发性食管变短。 Ⅱ型(食管旁裂孔疝):贲门位于膈下正常位置,部分胃底连同被覆的腹膜由食管旁疝入胸腔。裂孔增大,发病原因可为先天性发育异常或后天性的因素。 Ⅲ型...[详细]
临床表现
不同发病年龄、不同病理类型的食管裂孔疝临床表现各有其特点。 1.食管裂孔滑动疝的临床特点 食管裂孔滑动疝最常见,占75%~90%。食管、胃食管接合部经食管裂孔突至膈上的不同位置,一些病人胃的上部也可同时疝入。常在卧位时出现,站立位时消失。正常情况下,食管、下食管括约肌和胃共同构成抗反流机制。当食管胃连接部上升至膈上后,这种机制受到一定程度的破坏,因此常伴有不同程度的胃食管反流,但只有合并病理性胃食管反流时才有临床意义。患者常常无症状或症状轻微,尤其在体力活动受限制的老年人。若发生症状,往往是由于胃食管反流引起反流性食管炎所致,小部分是由于疝的机械性影响。 (1)疼痛:...[详细]
并发症
1.食管裂孔滑动疝的并发症 由于胃酸的反流,可引致下列并发症。 (1)反流性食管炎:Skinner报道1168例食管裂孔疝病人(食管裂孔滑动疝约占78%,食管旁型约占8%)60%发现有食管炎,14%有反流而无症状;胃食管反流主要发生在食管裂孔滑动疝,食管旁疝仅30%伴有反流。胃食管反流也可出现在正常情况下,但大多数反流物很快从食管下段廓清,无任何症状,亦不造成对食管黏膜的损害。食管裂孔滑动疝因下食管括约肌功能失调而并发胃食管反流,尤其食管中的酸性胃液排空延迟者可发生食管黏膜损伤。当反流的胃内容物长时间与食管黏膜接触、刺激,可导致黏膜被破坏形成溃疡性食管炎,长期反复发作,最终导致食管...[详细]
实验室检查
1.血红蛋白 婴幼儿食管裂孔疝合并发育不良,或发生食管裂孔疝囊内胃溃疡病慢性出血等,血红蛋白会出现降低。 2.大便潜血试验 弥漫性食管炎和疝囊内胃溃疡伴有慢性失血时,大便潜血试验阳性。
其他辅助检查
1.心电图 食管裂孔疝患者心前区可出现疼痛,且因疼痛发作时刺激迷走神经并反射性引起冠状动脉供血不足,心电图可出现心肌缺血性改变,临床上酷似冠心病,称之为食管-冠状动脉综合征。 2.X线检查 早在20世纪20、40及50年代Akerlund、Kirklin及Wolf就分别对食管裂孔疝的X线检查进行了详细研究。大量临床资料显示,X线检查是诊断食管裂孔疝的主要方法,可以全面了解胃的形状、位置、食管裂孔大小及胃蠕动改变等。 (1)透视或胸片:食管旁疝的X线平片有以下特点:①后纵隔下部有胃泡阴影,正位片上胃泡气液平面在心膈角处,侧位在心脏阴影的后方,其大小随胃内潴留气液的多少而变...[详细]
诊断
结合以上临床特点及以下几项检查应当考虑为食管裂孔滑动疝:①X线食管、胃造影检查:食管末段、胃食管交界部、部分胃经食管裂孔疝至膈上,且胃底和贲门随体位改变而上下移动,His角变钝,胃食管反流,食管扩张,其裂孔开大;②内窥镜检查:食管黏膜有水肿、充血、糜烂、溃疡、出血、狭窄等不同程度病理改变,贲门口松弛,胃黏膜疝入食管腔等;③核素99mTc扫描显示胃的影像形状改变,如食管裂孔滑动疝胃角消失呈圆锥形,食管旁疝胃的形状呈哑铃形改变。 如病人进食后有胸骨后受压不适或出现吞咽困难,全胃疝入胸腔发生胃扭转梗阻,出现气急、胸闷、呼吸困难;X线检查如有:食管末段位于腹腔内、贲门固定、无胃食管反流、部分...[详细]
治疗
食管裂孔疝治疗的目的在于防止胃食管反流,促进食管排空以及缓和或减少胃酸的分泌。须根据食管裂孔大小、病理分型、是否合并胃食管反流和胃扭转、临床症状轻重缓急、是否有症状等具体情况,选择适当治疗方法。无症状者一般不需要治疗,有症状者大多数经内科治疗可以得到不同程度的缓解,仅少数患者要外科治疗。 1.非手术治疗 婴儿食管裂孔滑动疝、症状轻微的小型食管裂孔滑动疝在发育过程中可以自行消失或好转,可首选保守治疗。 (1)饮食调节:婴幼儿可选用黏稠饮食,餐后适当拍打背部,使胃内气体排出;多用低脂肪、高蛋白饮食,以增加下食管括约肌的紧张性,并能减少反流;避免刺激性食物,并应禁酒、烟和咖啡;...[详细]
预后
婴儿食管裂孔滑动疝和症状轻微的小型食管裂孔滑动疝,经非手术治疗部分病人的症状和体征可好转或消失。经手术治疗的病人,据多数学者报道,其症状完全缓解率可达80%~90%,复发率约10%,完全无效者仅占5%。亦有少数文献报道症状完全缓解率仅为47%,其余病例症状均有不同程度的改善。临床症状缓解的病例中,食管炎组织学改变获得改善者可达65%,约有20%的病人在反流试验中并未显示出相应的改善。
预防
预防长期增高腹腔压力的因素,如妊娠、腹水、慢性咳嗽、习惯性便秘等。可减少食管裂孔疝的发生。


 此外,胃食管结合部(从食管移行到胃的部分)在抗反流中亦有重要作用,该部位于膈肌下方邻近的腹腔内,通过食管下段(裂孔上下各1~2cm)环形肌纤维的张力性收缩、胸腹腔之间的压力差作用、膈肌脚的弹簧夹夹闭作用等,使其在静息状态下腔内压力既高于颈胸段食管,又高于其下的胃底部(大于胃内压力15~25cmH2O),从而保持关闭。吞咽进食后立即松弛,保证吞咽食物按食管到胃的单方向运动。 其次,食管腹腔段的适宜长度(新生儿0.3~1.4cm,10岁0.3~1.5cm,成人0.4~3.4cm)则是保证食管下端在静息下保持闭合状态的关键。依据Laplace定律,使胃内容物由膨大的胃腔反流至细小的食管内,需要比一般腹腔压力更大的力量。故适长的食管腹腔段在防止胃食管反流中发挥了机械作用。 再次,His角的活瓣作用,在抗反流中亦有重大意义。His角即食管腹腔段左侧壁与胃底右侧壁相邻处构成的锐性夹角。当胃底压力增高时,膨胀的胃底向右推压食管下端左侧,使其贴附于食管右侧壁上,从而关闭了食管下端,防止了胃向食管的反流(图3)。
此外,胃食管结合部(从食管移行到胃的部分)在抗反流中亦有重要作用,该部位于膈肌下方邻近的腹腔内,通过食管下段(裂孔上下各1~2cm)环形肌纤维的张力性收缩、胸腹腔之间的压力差作用、膈肌脚的弹簧夹夹闭作用等,使其在静息状态下腔内压力既高于颈胸段食管,又高于其下的胃底部(大于胃内压力15~25cmH2O),从而保持关闭。吞咽进食后立即松弛,保证吞咽食物按食管到胃的单方向运动。 其次,食管腹腔段的适宜长度(新生儿0.3~1.4cm,10岁0.3~1.5cm,成人0.4~3.4cm)则是保证食管下端在静息下保持闭合状态的关键。依据Laplace定律,使胃内容物由膨大的胃腔反流至细小的食管内,需要比一般腹腔压力更大的力量。故适长的食管腹腔段在防止胃食管反流中发挥了机械作用。 再次,His角的活瓣作用,在抗反流中亦有重大意义。His角即食管腹腔段左侧壁与胃底右侧壁相邻处构成的锐性夹角。当胃底压力增高时,膨胀的胃底向右推压食管下端左侧,使其贴附于食管右侧壁上,从而关闭了食管下端,防止了胃向食管的反流(图3)。 膈食管韧带是由胸内筋膜(胸膜下),腹内筋膜(腹内膈肌下、腹膜上)构成纤维弹性筋膜,其在食管裂孔达食管下段向上返折,与食管环形肌相融合,具有封闭裂孔、抵抗腹压、固定食管、防止胃进入胸腔的作用(图4)。
膈食管韧带是由胸内筋膜(胸膜下),腹内筋膜(腹内膈肌下、腹膜上)构成纤维弹性筋膜,其在食管裂孔达食管下段向上返折,与食管环形肌相融合,具有封闭裂孔、抵抗腹压、固定食管、防止胃进入胸腔的作用(图4)。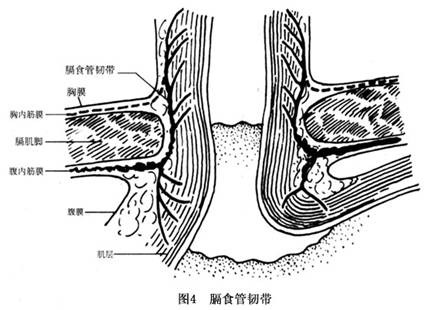 胃贲门黏膜“玫瑰花结”的关闭状态(图5),胃前壁肌肉的斜行纤维等结构都有抵抗胃内压和防止胃食道反流的作用(图6)。
胃贲门黏膜“玫瑰花结”的关闭状态(图5),胃前壁肌肉的斜行纤维等结构都有抵抗胃内压和防止胃食道反流的作用(图6)。
 1.先天性发育异常 (1)膈肌脚、食管裂孔周围组织发育不良: ①胃和食管周围韧带发育不良:正常情况下,胃和食管周围有较坚韧的结缔组织(膈食管韧带、胃膈韧带、胃悬韧带)使之与周围紧密连接,使胃、食管保持正常位置,防止胃内食物反流进入食管,防止腹腔食管、贲门上移。如果膈食管韧带、胃膈韧带、胃悬韧带等发育不良,尤其是膈食管韧带与食管周围失去紧密连接,食管腹腔段失去控制和稳定性,当膈肌运动时由于腹腔食管活动性强,易向上进入胸腔形成疝。尸体解剖发现,部分新生儿食管裂孔周缘与食管壁之间的连接以食管的前、后壁连接较紧密,而其两侧较松弛,故疝的内容物易从食管两侧的薄弱处进入胸腔。 ②食管周围左、右膈脚肌纤维发育异常。 A.食管周围左、右膈脚肌纤维发育障碍:如胚胎发育过程中,食管周围左、右膈脚肌纤维发育障碍而导致膈肌在食管裂孔处的先天性缺损或薄弱,失去正常的钳闭作用。 B.食管周围的左、右膈脚肌纤维未形成肌环,无收缩和固定作用:崔功浩等人(1986)根据构成食管裂孔两侧缘的肌纤维来源,将食管裂孔分为5种类型:Ⅰ型:自右侧膈脚发起,构成食管裂孔两侧缘;Ⅱ型:自左内侧膈脚发起构成食管裂孔两侧缘;Ⅲ型:自右内侧膈脚发起构成食管裂孔左侧缘,来自左内侧膈脚构成食管裂孔右侧缘;Ⅳ型:来自右内侧膈脚肌纤维构成食管裂孔右侧缘,而来自左膈脚构成食管裂孔左侧缘;V型:来自右内侧膈脚肌纤维构成食管裂孔左侧缘,由主动脉裂孔前方的结缔组织处发起一肌纤维构成食管裂孔右侧缘者(图7)。他们发现第Ⅳ型因肌纤维未形成肌环,故无收缩和固定作用,易导致食管、贲门突入胸腔。
1.先天性发育异常 (1)膈肌脚、食管裂孔周围组织发育不良: ①胃和食管周围韧带发育不良:正常情况下,胃和食管周围有较坚韧的结缔组织(膈食管韧带、胃膈韧带、胃悬韧带)使之与周围紧密连接,使胃、食管保持正常位置,防止胃内食物反流进入食管,防止腹腔食管、贲门上移。如果膈食管韧带、胃膈韧带、胃悬韧带等发育不良,尤其是膈食管韧带与食管周围失去紧密连接,食管腹腔段失去控制和稳定性,当膈肌运动时由于腹腔食管活动性强,易向上进入胸腔形成疝。尸体解剖发现,部分新生儿食管裂孔周缘与食管壁之间的连接以食管的前、后壁连接较紧密,而其两侧较松弛,故疝的内容物易从食管两侧的薄弱处进入胸腔。 ②食管周围左、右膈脚肌纤维发育异常。 A.食管周围左、右膈脚肌纤维发育障碍:如胚胎发育过程中,食管周围左、右膈脚肌纤维发育障碍而导致膈肌在食管裂孔处的先天性缺损或薄弱,失去正常的钳闭作用。 B.食管周围的左、右膈脚肌纤维未形成肌环,无收缩和固定作用:崔功浩等人(1986)根据构成食管裂孔两侧缘的肌纤维来源,将食管裂孔分为5种类型:Ⅰ型:自右侧膈脚发起,构成食管裂孔两侧缘;Ⅱ型:自左内侧膈脚发起构成食管裂孔两侧缘;Ⅲ型:自右内侧膈脚发起构成食管裂孔左侧缘,来自左内侧膈脚构成食管裂孔右侧缘;Ⅳ型:来自右内侧膈脚肌纤维构成食管裂孔右侧缘,而来自左膈脚构成食管裂孔左侧缘;V型:来自右内侧膈脚肌纤维构成食管裂孔左侧缘,由主动脉裂孔前方的结缔组织处发起一肌纤维构成食管裂孔右侧缘者(图7)。他们发现第Ⅳ型因肌纤维未形成肌环,故无收缩和固定作用,易导致食管、贲门突入胸腔。 (2)胚胎期胃向尾端迁移至腹腔过程延迟:由于胃向尾端迁移时发生停顿,致使胃停留在胸腔内,食管的延长停顿、胃和食管接合部位在膈肌上方,故有些先天性食管裂孔疝同时伴有短食管畸形。 2.后天因素 (1)膈食管韧带退变、松弛:膈食管韧带新生儿期即存在,随着年龄的增长,食管裂孔周围组织和膈食管韧带弹力组织萎缩退变而逐渐变薄变弱,同时腹膜下脂肪逐渐聚积于裂孔附近,使食管裂孔增宽。由于膈食管韧带和食管周围其他筋膜退变、松弛,逐渐失去其固定食管下段和贲门于正常位置的功能,易使食管下段和贲门疝入膈上。随着年龄的增长,成人食管裂孔疝的发病率逐渐增高。手术中证实,许多成年食管裂孔疝患者的膈食管韧带实际上已不复存在。尤其老年人,上述退行性变和萎缩非常常见,而且多伴有导致的腹压升高的疾病(如便秘、前列腺肥大、慢性气管炎等),在食管裂孔增宽和高腹压对胃向胸腔的“推动”作用下,更易发病。 (2)腹腔内压力升高:在膈食管韧带退变、松弛或消失的情况下,腹腔内压力增高和不均衡可促使食管下段和贲门疝入膈上而发病。如妊娠、肥胖、腹水、腹腔内巨大肿瘤、慢性便秘、长期慢性咳嗽或过度剧烈咳嗽、频繁呕吐和呃逆、负重弯腰等均能使腹腔内压力升高,把部分胃挤向增宽、扩大的食管裂孔而诱发本病。 (3)食管挛缩:慢性。
(2)胚胎期胃向尾端迁移至腹腔过程延迟:由于胃向尾端迁移时发生停顿,致使胃停留在胸腔内,食管的延长停顿、胃和食管接合部位在膈肌上方,故有些先天性食管裂孔疝同时伴有短食管畸形。 2.后天因素 (1)膈食管韧带退变、松弛:膈食管韧带新生儿期即存在,随着年龄的增长,食管裂孔周围组织和膈食管韧带弹力组织萎缩退变而逐渐变薄变弱,同时腹膜下脂肪逐渐聚积于裂孔附近,使食管裂孔增宽。由于膈食管韧带和食管周围其他筋膜退变、松弛,逐渐失去其固定食管下段和贲门于正常位置的功能,易使食管下段和贲门疝入膈上。随着年龄的增长,成人食管裂孔疝的发病率逐渐增高。手术中证实,许多成年食管裂孔疝患者的膈食管韧带实际上已不复存在。尤其老年人,上述退行性变和萎缩非常常见,而且多伴有导致的腹压升高的疾病(如便秘、前列腺肥大、慢性气管炎等),在食管裂孔增宽和高腹压对胃向胸腔的“推动”作用下,更易发病。 (2)腹腔内压力升高:在膈食管韧带退变、松弛或消失的情况下,腹腔内压力增高和不均衡可促使食管下段和贲门疝入膈上而发病。如妊娠、肥胖、腹水、腹腔内巨大肿瘤、慢性便秘、长期慢性咳嗽或过度剧烈咳嗽、频繁呕吐和呃逆、负重弯腰等均能使腹腔内压力升高,把部分胃挤向增宽、扩大的食管裂孔而诱发本病。 (3)食管挛缩:慢性。 2.病理生理 按Barrett分型法阐述。 (1)食管裂孔滑动疝:疝环为开大的食管裂孔,疝内容物为食管腹腔段、贲门和胃底,无真正的疝囊。当卧位或腹压增加时,食管腹腔段、贲门和胃底可由开大的食管裂孔疝入膈上;腹压减低或立位胃空虚时,食管、贲门滑回正常位置。多数食管腹腔段变短、胃His角变钝。由于胃食管结合部及胃底进入后纵隔,下段食管暴露在胸腔内负压之下,其括约肌功能丧失,发生胃食管反流。须指出的是,发生胃食管反流并非全部是病理性的,正常人亦偶有胃食管反流的发生,尤其在进食后更易发生。单纯的胃食管反流并不一定导致食管炎的发生和出现症状。研究发现:酸性胃内容物对食管的损害程度,取决于食管对酸性胃内容物的廓清能力、碱性唾液对胃酸的中和作用、食管黏膜抗酸侵蚀的能力等多种因素。食管对酸性胃内容物的廓清能力与食管蠕动、重力作用和体位关系密切,尤其食管蠕动功能更为重要。正常情况下,反流物可触发食管继发性蠕动。一旦发生反流,食管即产生一强有力的蠕动波来排除食管腔内的酸性内容物,使食管内的酸度迅速恢复到原来的水平。当早期食管裂孔疝较小时,局部解剖结构的缺陷,可诱发轻度的酸反流,食管通过本身的代偿机制,增强食管的蠕动功能,增加食管的酸清除能力,避免或减轻食管黏膜损伤。此时表现为无食管黏膜形态学改变的胃食管反流。当反流频率或反流量超过一定界限,或食管本身的蠕动不足以清除反流到食管内的酸性反流物时,其代偿机制破坏,在胃酸和胃蛋白酶的侵蚀下造成食管黏膜的损伤及炎症。炎症初起,局限于食管下段黏膜充血和水肿。食管裂孔疝患者发生反流性食管炎后,可出现食管动力异常,主要表现为食管远端蠕动障碍、对酸性反流物的廓清能力进一步下降。在胃内反流物长时间的刺激下,食管黏膜炎症反应加重、破坏,形成溃疡性食管炎。食管壁的水肿和食管肌层的痉挛又使食管腔变窄。重者炎症可以累及食管肌层甚至食管周围组织,出现食管炎和食管周围炎。因食管炎的长期反复发作、溃疡愈合时胶原的覆盖和肉芽组织增生,致使食管壁增厚、僵硬,最终导致食管纤维化、瘢痕性食管狭窄和(或)短缩,乃至于发生梗阻。Skinnex报道,成年人食管裂孔疝发生反流患者的食管狭窄发生率为20%,儿童为35%,尤以60~80岁的老年患者最高。 target=_
2.病理生理 按Barrett分型法阐述。 (1)食管裂孔滑动疝:疝环为开大的食管裂孔,疝内容物为食管腹腔段、贲门和胃底,无真正的疝囊。当卧位或腹压增加时,食管腹腔段、贲门和胃底可由开大的食管裂孔疝入膈上;腹压减低或立位胃空虚时,食管、贲门滑回正常位置。多数食管腹腔段变短、胃His角变钝。由于胃食管结合部及胃底进入后纵隔,下段食管暴露在胸腔内负压之下,其括约肌功能丧失,发生胃食管反流。须指出的是,发生胃食管反流并非全部是病理性的,正常人亦偶有胃食管反流的发生,尤其在进食后更易发生。单纯的胃食管反流并不一定导致食管炎的发生和出现症状。研究发现:酸性胃内容物对食管的损害程度,取决于食管对酸性胃内容物的廓清能力、碱性唾液对胃酸的中和作用、食管黏膜抗酸侵蚀的能力等多种因素。食管对酸性胃内容物的廓清能力与食管蠕动、重力作用和体位关系密切,尤其食管蠕动功能更为重要。正常情况下,反流物可触发食管继发性蠕动。一旦发生反流,食管即产生一强有力的蠕动波来排除食管腔内的酸性内容物,使食管内的酸度迅速恢复到原来的水平。当早期食管裂孔疝较小时,局部解剖结构的缺陷,可诱发轻度的酸反流,食管通过本身的代偿机制,增强食管的蠕动功能,增加食管的酸清除能力,避免或减轻食管黏膜损伤。此时表现为无食管黏膜形态学改变的胃食管反流。当反流频率或反流量超过一定界限,或食管本身的蠕动不足以清除反流到食管内的酸性反流物时,其代偿机制破坏,在胃酸和胃蛋白酶的侵蚀下造成食管黏膜的损伤及炎症。炎症初起,局限于食管下段黏膜充血和水肿。食管裂孔疝患者发生反流性食管炎后,可出现食管动力异常,主要表现为食管远端蠕动障碍、对酸性反流物的廓清能力进一步下降。在胃内反流物长时间的刺激下,食管黏膜炎症反应加重、破坏,形成溃疡性食管炎。食管壁的水肿和食管肌层的痉挛又使食管腔变窄。重者炎症可以累及食管肌层甚至食管周围组织,出现食管炎和食管周围炎。因食管炎的长期反复发作、溃疡愈合时胶原的覆盖和肉芽组织增生,致使食管壁增厚、僵硬,最终导致食管纤维化、瘢痕性食管狭窄和(或)短缩,乃至于发生梗阻。Skinnex报道,成年人食管裂孔疝发生反流患者的食管狭窄发生率为20%,儿童为35%,尤以60~80岁的老年患者最高。 target=_
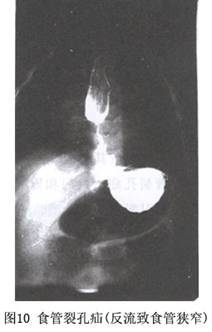 ②食管旁疝的影像特点:A.食管末段位于膈肌下、腹腔内,贲门固定位于膈下正常位置;B.胃底多在食管左侧经扩大的裂孔疝入膈肌上方、后纵隔下部,呈现膈上疝囊征(胸内胃)。钡餐检查时左侧膈上可见疝囊影,呈圆形或椭圆形,一般直径大于5cm,疝囊的出现与食管蠕动无关。膈上出现粗大的胃黏膜影,并经增宽的食管裂孔延续至膈下胃底部,而且膈上疝囊与食管影不在一条延长线上;C.较少有无胃食管反流征象;D.因疝入的胃压迫,食管内钡剂通过障碍;E.可显示疝内胃溃疡龛影;F.巨大的食管旁疝可见大部分胃或全胃经食管裂孔突入膈上,胃扭转后可见胃大弯在上、小弯在下,呈倒转状。 ③混合型疝:除上述有关征象外,可显示食管旁疝伴贲门口上移,或食管滑动疝的胃底在贲门口之上,钡剂反流入膈上疝囊内。 (3)CT扫描:与胸片相比,CT扫描能准确判断疝的内容物,特别是常规胸片不易发现的网膜、系膜及实质性脏器;能发现食管裂孔的大小及形态,可为制定治疗方案提供依据;能清楚区别充气肠曲与含气囊肿,口服造影剂后可更清晰的显示造影剂充盈的胃肠道。因此,当胸部平片检查发现胸腔内异常阴影并怀疑食管裂孔疝时,除常规X线胃肠造影检查外,应行CT检查。CT平扫不但能明确诊断,而且可明确疝入器官,如怀疑疝内容物为大网膜、肝、脾、肾等脏器时,可作增强扫描;如考虑疝内容物为胃肠等器官时,可在增强扫描前口服造影剂。 3.B超检查 B超检查食管裂孔疝为非创伤性检查手段,具有图像清晰、方便床边检查、可短期内重复实施、不受射线危害等优点。声像特点为:①食管裂孔滑动疝(Ⅰ型):饮水后检测可见贲门、胃底位于膈肌之上,胃内容物在膈肌上下往返;②食管旁疝(Ⅱ型):饮水后胃腔迅速充盈,贲门位于膈下,可见胃底或连同胃大部分经食管旁裂孔突入胸腔,呈“B”字形或哑铃形改变,边界清楚,胃内容往返于膈肌上下之胃腔内;③混合型:具备以上二者特点。 自1984年Naik首先应用B超诊断胃食管反流以来,临床上主要通过扫描食管壁肌层厚度、食管直径和其长度的改变,来诊断食管裂孔疝及其并发的胃食管反流。食管裂孔疝的患者具有食管腹腔段比正常值短、直径增大、管壁增厚等特点;如食管腹腔段过宽和胃黏膜突入食管,则提示食管裂孔疝长期反复发作;若食管腹腔段黏膜纹理紊乱,提示并发严重食管炎。 4.内窥镜检查 内窥镜检查可直接了解食管裂孔疝病理改变、胃食管反流的情况和食管炎的程度。不仅对本病的诊断、确定治疗方案提供重要依据,而且为疗效的判断提供客观指标。 (1)镜下征象:①胃食管结合部上移至食管裂孔环之上,门齿至食管胃接合部的距离变小;②食管腔内潴留较多的分泌物;③贲门口松弛、移动度增加、增宽可达镜身直径2倍以上;④胃食管反流,食管内有液体潴留;⑤膈上见到胃黏膜的疝囊腔;⑥食管炎:由于病程和胃食管反流程度不同,其食管黏膜可有水肿、充血、糜烂、溃疡、出血、狭窄等病理改变。 (2)镜下食管炎分级:1级,黏膜潮红无溃疡;2级,伴有增生组织的环形溃疡,触之易出血;3级,溃疡形成遗留的黏膜岛;4级,食管狭窄。此外,尚可直接测定食管黏膜与胃黏膜的交界线上移至食管裂孔的距离、黏膜受损的范围等。 (3)镜下食管裂孔滑动疝形成过程:另据孙亦芳(2000)报道,当发现贲门管增宽、贲门移动度增加、His角形态表现钝角或松弛、胃底腔大小有动态变化时,应加做快速提插镜杆方法的诱发恶心呕吐,患者呕吐时可在镜下显现食管裂孔滑动疝形成的整个过程。据认为,通过该方法能提高滑动性食管裂孔疝的检出率。镜下食管裂孔滑动疝形成的整个过程大致为:①在病人呕吐动作起初,由于屏气胸压升高,齿状线先下移1~1.5cm;②位于齿状线近侧3cm以内食管有不同程度的扩张呈葫芦状,随之贲门环被拉开呈环状;③His角贴着小弯侧向上滑动直至两侧壁完全打开,接着向食管内突入;④随之出现贲门管和齿状线上移,由于齿状线随着疝的增大而被埋在疝下面,故不能看到其移动;⑤最后随着以大弯侧为主的翻入,带动了四壁,疝再继续增大上移,即可拍在镜面上,形成疝入过程;⑥随呕吐动作停止,吸气动作的出现,疝又沿食管滑下回到胃腔中。 5.核素99mTc扫描 核素99mTc扫描能清晰的显示胃的影像,依据胃的影像形状改变特点可明确食管裂孔疝的类型:①食管旁疝:胃的形状呈哑铃形改变;②食管裂孔滑动疝:胃角消失呈圆锥形,可清晰的显示反流情况。另据李心元等报道,食管裂孔滑动疝胃形状改变不明显,但对其胃食管反流的诊断率达100%,食管旁疝胃的形状则呈哑铃形改变。核素99mTc扫描不仅对诊断食管裂孔疝及胃食管反流具有重要意义,而且还能通过连续动态观察反流程度,为食管裂孔疝手术疗效的评价提供依据。 6.食管压力测定 应用生理测压仪对测定食管下端高压区长度和压力、胃内压力、以及二者压力差的变化。本病胃内压高于食管下端压,食管下端高压区变短或消失,其压力及食管与胃的压力差都低于正常对照者。 7.食管pH值测定 (1)标准酸反流试验:病人取平卧位,pH电极置于食管下高压区上界上方5cm处,把测压导管的一个侧孔置于胃内后通过该侧孔注入0.1 mol/L浓度稀盐酸300ml后拔出导管。通过pH电极测出食管腔内pH值大于5后,使病人处于平卧位、左侧卧位、右侧卧位和头低脚高15°位,在每个不同体位作深吸气、咳嗽、捏住鼻子后吸气和摒气增加腹内压动作等4个易引致食管胃反流的动作(增加腹内压,降低胸内负压),使食管腔内pH值降至4.0以下,以诱发出食管胃反流。根据反流的次数判断反流的程度。在16次易引发反流的机会中正常人不大于4次。该试验属半定量试验,可协助诊断。
②食管旁疝的影像特点:A.食管末段位于膈肌下、腹腔内,贲门固定位于膈下正常位置;B.胃底多在食管左侧经扩大的裂孔疝入膈肌上方、后纵隔下部,呈现膈上疝囊征(胸内胃)。钡餐检查时左侧膈上可见疝囊影,呈圆形或椭圆形,一般直径大于5cm,疝囊的出现与食管蠕动无关。膈上出现粗大的胃黏膜影,并经增宽的食管裂孔延续至膈下胃底部,而且膈上疝囊与食管影不在一条延长线上;C.较少有无胃食管反流征象;D.因疝入的胃压迫,食管内钡剂通过障碍;E.可显示疝内胃溃疡龛影;F.巨大的食管旁疝可见大部分胃或全胃经食管裂孔突入膈上,胃扭转后可见胃大弯在上、小弯在下,呈倒转状。 ③混合型疝:除上述有关征象外,可显示食管旁疝伴贲门口上移,或食管滑动疝的胃底在贲门口之上,钡剂反流入膈上疝囊内。 (3)CT扫描:与胸片相比,CT扫描能准确判断疝的内容物,特别是常规胸片不易发现的网膜、系膜及实质性脏器;能发现食管裂孔的大小及形态,可为制定治疗方案提供依据;能清楚区别充气肠曲与含气囊肿,口服造影剂后可更清晰的显示造影剂充盈的胃肠道。因此,当胸部平片检查发现胸腔内异常阴影并怀疑食管裂孔疝时,除常规X线胃肠造影检查外,应行CT检查。CT平扫不但能明确诊断,而且可明确疝入器官,如怀疑疝内容物为大网膜、肝、脾、肾等脏器时,可作增强扫描;如考虑疝内容物为胃肠等器官时,可在增强扫描前口服造影剂。 3.B超检查 B超检查食管裂孔疝为非创伤性检查手段,具有图像清晰、方便床边检查、可短期内重复实施、不受射线危害等优点。声像特点为:①食管裂孔滑动疝(Ⅰ型):饮水后检测可见贲门、胃底位于膈肌之上,胃内容物在膈肌上下往返;②食管旁疝(Ⅱ型):饮水后胃腔迅速充盈,贲门位于膈下,可见胃底或连同胃大部分经食管旁裂孔突入胸腔,呈“B”字形或哑铃形改变,边界清楚,胃内容往返于膈肌上下之胃腔内;③混合型:具备以上二者特点。 自1984年Naik首先应用B超诊断胃食管反流以来,临床上主要通过扫描食管壁肌层厚度、食管直径和其长度的改变,来诊断食管裂孔疝及其并发的胃食管反流。食管裂孔疝的患者具有食管腹腔段比正常值短、直径增大、管壁增厚等特点;如食管腹腔段过宽和胃黏膜突入食管,则提示食管裂孔疝长期反复发作;若食管腹腔段黏膜纹理紊乱,提示并发严重食管炎。 4.内窥镜检查 内窥镜检查可直接了解食管裂孔疝病理改变、胃食管反流的情况和食管炎的程度。不仅对本病的诊断、确定治疗方案提供重要依据,而且为疗效的判断提供客观指标。 (1)镜下征象:①胃食管结合部上移至食管裂孔环之上,门齿至食管胃接合部的距离变小;②食管腔内潴留较多的分泌物;③贲门口松弛、移动度增加、增宽可达镜身直径2倍以上;④胃食管反流,食管内有液体潴留;⑤膈上见到胃黏膜的疝囊腔;⑥食管炎:由于病程和胃食管反流程度不同,其食管黏膜可有水肿、充血、糜烂、溃疡、出血、狭窄等病理改变。 (2)镜下食管炎分级:1级,黏膜潮红无溃疡;2级,伴有增生组织的环形溃疡,触之易出血;3级,溃疡形成遗留的黏膜岛;4级,食管狭窄。此外,尚可直接测定食管黏膜与胃黏膜的交界线上移至食管裂孔的距离、黏膜受损的范围等。 (3)镜下食管裂孔滑动疝形成过程:另据孙亦芳(2000)报道,当发现贲门管增宽、贲门移动度增加、His角形态表现钝角或松弛、胃底腔大小有动态变化时,应加做快速提插镜杆方法的诱发恶心呕吐,患者呕吐时可在镜下显现食管裂孔滑动疝形成的整个过程。据认为,通过该方法能提高滑动性食管裂孔疝的检出率。镜下食管裂孔滑动疝形成的整个过程大致为:①在病人呕吐动作起初,由于屏气胸压升高,齿状线先下移1~1.5cm;②位于齿状线近侧3cm以内食管有不同程度的扩张呈葫芦状,随之贲门环被拉开呈环状;③His角贴着小弯侧向上滑动直至两侧壁完全打开,接着向食管内突入;④随之出现贲门管和齿状线上移,由于齿状线随着疝的增大而被埋在疝下面,故不能看到其移动;⑤最后随着以大弯侧为主的翻入,带动了四壁,疝再继续增大上移,即可拍在镜面上,形成疝入过程;⑥随呕吐动作停止,吸气动作的出现,疝又沿食管滑下回到胃腔中。 5.核素99mTc扫描 核素99mTc扫描能清晰的显示胃的影像,依据胃的影像形状改变特点可明确食管裂孔疝的类型:①食管旁疝:胃的形状呈哑铃形改变;②食管裂孔滑动疝:胃角消失呈圆锥形,可清晰的显示反流情况。另据李心元等报道,食管裂孔滑动疝胃形状改变不明显,但对其胃食管反流的诊断率达100%,食管旁疝胃的形状则呈哑铃形改变。核素99mTc扫描不仅对诊断食管裂孔疝及胃食管反流具有重要意义,而且还能通过连续动态观察反流程度,为食管裂孔疝手术疗效的评价提供依据。 6.食管压力测定 应用生理测压仪对测定食管下端高压区长度和压力、胃内压力、以及二者压力差的变化。本病胃内压高于食管下端压,食管下端高压区变短或消失,其压力及食管与胃的压力差都低于正常对照者。 7.食管pH值测定 (1)标准酸反流试验:病人取平卧位,pH电极置于食管下高压区上界上方5cm处,把测压导管的一个侧孔置于胃内后通过该侧孔注入0.1 mol/L浓度稀盐酸300ml后拔出导管。通过pH电极测出食管腔内pH值大于5后,使病人处于平卧位、左侧卧位、右侧卧位和头低脚高15°位,在每个不同体位作深吸气、咳嗽、捏住鼻子后吸气和摒气增加腹内压动作等4个易引致食管胃反流的动作(增加腹内压,降低胸内负压),使食管腔内pH值降至4.0以下,以诱发出食管胃反流。根据反流的次数判断反流的程度。在16次易引发反流的机会中正常人不大于4次。该试验属半定量试验,可协助诊断。 ②经腹入路手术:本术式侵袭小、恢复快,可同时检查腹腔内脏器,处理消化道畸形,且幽门成形和胃底折叠术操作方便。适应于低龄的食管裂孔疝者。 方法:多用左上腹旁正中切口或左上腹部横切口。入腹后先切断左肝三角韧带,充分显露食管裂孔;然后切断松弛的膈食管韧带,打开疝囊,游离食管,并将疝入胸腔的贲门胃底恢复到正常位置,切除多余疝囊;缝合左右膈肌角以修复食管裂孔,最后依据具体情况行胃底折叠及幽门成形术(图12)。
②经腹入路手术:本术式侵袭小、恢复快,可同时检查腹腔内脏器,处理消化道畸形,且幽门成形和胃底折叠术操作方便。适应于低龄的食管裂孔疝者。 方法:多用左上腹旁正中切口或左上腹部横切口。入腹后先切断左肝三角韧带,充分显露食管裂孔;然后切断松弛的膈食管韧带,打开疝囊,游离食管,并将疝入胸腔的贲门胃底恢复到正常位置,切除多余疝囊;缝合左右膈肌角以修复食管裂孔,最后依据具体情况行胃底折叠及幽门成形术(图12)。 (3)腹腔镜食管裂孔疝修补术和胃底折叠术:腹腔镜手术治疗本病的报道愈来愈多,因其手术损伤小、术后恢复快等优点,受到临床的欢迎。在美欧等国家腹腔镜食管裂孔疝修补和胃底折叠抗反流术是除腹腔镜胆囊切除术以外较常做的腹腔镜手术,但有上腹手术史者应作为相对禁忌证。 ①腹腔镜食管裂孔疝修补术: A.腹腔镜手术禁忌证:不能耐受全麻或不能耐受手术者,包括严重心、肺功能障碍和近期发生心肌梗死或难以纠正的凝血功能障碍者;有上腹手术史者(相对禁忌证)。 B.术前准备:a.确定合并胃食管反流及其并发症的情况,如食管和胃钡餐造影、胃镜检查、食管测压和24h食管pH监测。b.首先要对心、肺功能进行正确的评估,如进行心电图检查,拍摄胸部平片,检查心、肺功能。c.治疗伴随其他疾病,如治疗肺部感染,纠正心、肺肾功能不
(3)腹腔镜食管裂孔疝修补术和胃底折叠术:腹腔镜手术治疗本病的报道愈来愈多,因其手术损伤小、术后恢复快等优点,受到临床的欢迎。在美欧等国家腹腔镜食管裂孔疝修补和胃底折叠抗反流术是除腹腔镜胆囊切除术以外较常做的腹腔镜手术,但有上腹手术史者应作为相对禁忌证。 ①腹腔镜食管裂孔疝修补术: A.腹腔镜手术禁忌证:不能耐受全麻或不能耐受手术者,包括严重心、肺功能障碍和近期发生心肌梗死或难以纠正的凝血功能障碍者;有上腹手术史者(相对禁忌证)。 B.术前准备:a.确定合并胃食管反流及其并发症的情况,如食管和胃钡餐造影、胃镜检查、食管测压和24h食管pH监测。b.首先要对心、肺功能进行正确的评估,如进行心电图检查,拍摄胸部平片,检查心、肺功能。c.治疗伴随其他疾病,如治疗肺部感染,纠正心、肺肾功能不

