概述
短肠综合征(short bowel syndromle)是指广泛小肠切除(包括部分结肠切除)术后,残留的功能性肠管不能维持病人营养需要的吸收不良综合征。临床以严重腹泻、体重减轻、进行性营养不良和水、电解质代谢紊乱为特征,影响机体发育,致死率较高。目前主要采用营养支持和小肠移植治疗方法,但疗效不能肯定,病人生存质量仍取决于剩余的小肠长度及其功能状态。
病因
1.成人 导致成人短肠综合征有多种不同原因(表1),主要是由于肠系膜血管栓塞或血栓形成,以及急性肠扭转导致大范围小肠切除(75%或更多)。导致肠系膜血管栓塞或血栓形成的因素有:高龄、长期存在充血性心力衰竭、动脉粥样硬化及心脏瓣膜疾病,长期利尿剂的应用,高凝状态,口服避孕药;病态性肥胖患者空回肠短路手术也可发生短肠综合征症状;短肠综合征的较少见原因有:腹部损伤、肠道原发或继发性肿瘤,放射性肠病变;极少见情况有:医疗失误在消化性溃疡治疗中将胃-回肠吻合,产生与广泛小肠切除相似的临床症状。 2.儿童 儿童短肠综合征的病因可以分为出生前及出生后病因(表1)。出生前主要原因为小肠闭锁,中...[详细]
发病机制
小肠广泛切除后,其消化道功能会发生一系列的病理生理改变,导致机体产生以营养吸收不良为主要症状的一组综合征,其严重程度取决于下列因素:切除肠管的范围及部位;是否保留回盲瓣;残留肠管及其他消化器官(如胰和肝)的功能状态;剩余小肠、大肠的代偿适应能力等。 1.切除肠管的范围 切除的小肠范围越广,对营养物质、水、电解质的吸收面积也丢失越多(无论是主动吸收还是被动弥散吸收均减少)。小肠的长度有着明显的个体差异(365~700cm),残留肠段的长度以及功能状态远较切除肠段的量更为重要,因此其决定了术后短肠综合征的发生率及死亡率的高低。有报道认为在没有肠外营养支持的情况下,残留的空肠长度不足3...[详细]
临床表现
1.临床分期 短肠综合征的临床过程经历三个阶段: (1)急性期:一般表现术后1~3个月,因大量腹泻导致液体和电解质丢失,平衡紊乱。严重者危及病人生命,2~3周达高峰,每天从大便中丢失液体2.5升甚至5升。除腹泻外尚有乏力、少尿及脱水、电解质缺乏、酸碱平衡紊乱、低钙低镁抽搐等表现。 (2)适应期:为一初步经口摄取并逐步增加摄入量的适应阶段,常延续数月至1年。该期腹泻明显减轻,水及电解质失衡有所缓解,最突出的临床表现为营养不良、消瘦,严重者出现低蛋白血症和水肿,也可因维生素和矿物质缺乏而出现夜盲症、周围神经炎,凝血障碍性出血倾向、贫血及骨软化等。 (3)稳定期:一般...[详细]
并发症
可有手足搐搦、凝血机制障碍、骨质软化、营养不良等。
实验室检查
1.血常规检查 病人可有缺铁性贫血或巨细胞性贫血。 2.血液生化检查 可有电解质紊乱及酸碱平衡失调、负氮平衡;血浆蛋白、脂类降低,类脂含量增多。 3.凝血酶原可降低。 4.小肠对糖、蛋白质、脂肪吸收试验 均可降低。 5.必要时可做胰腺功能检查及尿草酸排泄测定。 6.疑有小肠污染综合征可作小肠液细菌培养和计数,如超过107/ml者为阳性。
其他辅助检查
X线钡餐检查可明确残留小肠的长度、肠内容物通过的时间、肠黏膜皱襞的情况,多次检查可作对比观察。
诊断
1.诊断条件 诊断短肠综合征,应具备下列3个基本条件: (1)小肠广泛切除的病史。 (2)吸收不良及营养不良的临床表现。 (3)实验室的吸收不良证据。 2.临床分期的判断 短肠综合征的诊断不难,重要的是需判断病程中不同的临床阶段。血常规、电解质、酸碱平衡、负氮平衡、血浆蛋白、脂类、凝血酶原、胰腺功能以及X线钡餐等检查可提供营养和胆盐代谢、胰腺功能、肠黏膜增生等方面的资料,帮助判断营养物质缺乏的程度以及明确是否存在胃酸分泌过多,胆盐缺乏,细菌过度繁殖和胰腺功能受损等诸多不利因素,以便及时对症治疗。
治疗
短肠综合征的治疗是随其临床分期的不同采用不同的治疗策略:急性期以肠外营养,维持水电解质平衡为主;适应期为肠外营养与逐步增加肠内营养相结合的治疗;维持期使病人逐步过渡到肠内营养为主。 1.非手术治疗 (1)急性期: ①维持机体的水、电解质和酸碱平衡及营养:应仔细记录24h出入水量、连续的血浆电解质检查结果、体重下降情况,为补充水、电解质和营养物质提供依据。术后24~48h补充的液体应以生理盐水、葡萄糖溶液为主,亦可予一定量氨基酸及水溶性维生素。原则上氮源的供给,应从小量开始,逐步加大氨基酸的入量,使负氮逐步得到纠正。每天补充6~8L液体,电解质随监测结果而制定剂量。...[详细]


 临床实验显示小肠、大肠同时切除将产生比小肠切除更严重的并发症。正常情况下,成人摄取消化液近2L/d,产生约7L内源性液体(胃胰、胆汁、小肠分泌),仅不到2%(100~200ml)液体不被回吸收。大肠是吸收水份和电解质的重要部位,此外尚吸收一定的营养物质如短链脂肪酸。当大范围小肠切除术并行结肠部分、大部分切除术后,将会产生严重的水、钠、钾丢失。 3.保留回盲瓣的情况 当部分或全部结肠切除术时,切除回盲瓣将导致代谢紊乱。切除回盲瓣将导致小肠内容物的停留时间缩短,影响残余小肠内细菌的繁殖和胆盐的分解,从而减少了脂肪及脂溶性维生素的吸收,进入结肠的胆盐增加。由于小肠内细菌增多,维生素B12被部分代谢,进一步减少了其吸收。因此,如能保留回盲瓣,即使残留的小肠段短一些,病人也常能耐受。 4.残留肠管和其他消化器官的状态 小肠切除术后,残留肠管的功能对于病人的生存及健康质量至关重要。例如,病人由于Crohn病、淋巴瘤、放射性肠炎而行小肠切除术,其本身疾病的功能性损害仍然存在,吸收功能将进一步减少,处理起来十分棘手。胰腺的内分泌功能在营养极度不良的病人中将受到明显损害;广泛小肠切除术后将出现胃高酸分泌状态,使小肠腔内pH值下降,直接影响胰腺外分泌消化功能。 5.残留大、小肠适应能力 (1)小肠切除术后结构及功能:小肠部分切除后,剩余肠管形态及功能方面变化在动物中已被广泛研究,然而类似的报道在人体鲜见报道。在大鼠,近端及中段小肠切除后,剩余回肠周径变大,肠壁变厚,绒毛变高(图1),细胞增殖转化的加速,以及细胞分裂周期的缩短。在回肠切除术,空肠也发现有类似现象,但不如上者明显。在人类,肠切除术后近端小肠活检发现肠黏膜细胞增生。
临床实验显示小肠、大肠同时切除将产生比小肠切除更严重的并发症。正常情况下,成人摄取消化液近2L/d,产生约7L内源性液体(胃胰、胆汁、小肠分泌),仅不到2%(100~200ml)液体不被回吸收。大肠是吸收水份和电解质的重要部位,此外尚吸收一定的营养物质如短链脂肪酸。当大范围小肠切除术并行结肠部分、大部分切除术后,将会产生严重的水、钠、钾丢失。 3.保留回盲瓣的情况 当部分或全部结肠切除术时,切除回盲瓣将导致代谢紊乱。切除回盲瓣将导致小肠内容物的停留时间缩短,影响残余小肠内细菌的繁殖和胆盐的分解,从而减少了脂肪及脂溶性维生素的吸收,进入结肠的胆盐增加。由于小肠内细菌增多,维生素B12被部分代谢,进一步减少了其吸收。因此,如能保留回盲瓣,即使残留的小肠段短一些,病人也常能耐受。 4.残留肠管和其他消化器官的状态 小肠切除术后,残留肠管的功能对于病人的生存及健康质量至关重要。例如,病人由于Crohn病、淋巴瘤、放射性肠炎而行小肠切除术,其本身疾病的功能性损害仍然存在,吸收功能将进一步减少,处理起来十分棘手。胰腺的内分泌功能在营养极度不良的病人中将受到明显损害;广泛小肠切除术后将出现胃高酸分泌状态,使小肠腔内pH值下降,直接影响胰腺外分泌消化功能。 5.残留大、小肠适应能力 (1)小肠切除术后结构及功能:小肠部分切除后,剩余肠管形态及功能方面变化在动物中已被广泛研究,然而类似的报道在人体鲜见报道。在大鼠,近端及中段小肠切除后,剩余回肠周径变大,肠壁变厚,绒毛变高(图1),细胞增殖转化的加速,以及细胞分裂周期的缩短。在回肠切除术,空肠也发现有类似现象,但不如上者明显。在人类,肠切除术后近端小肠活检发现肠黏膜细胞增生。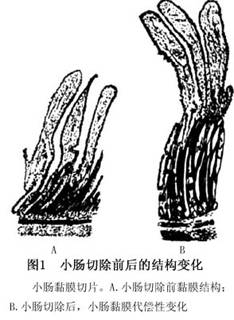 动物实验证明回肠黏膜增生的结果导致吸收功能的增加(主要是对葡萄糖、麦芽糖、蔗糖、胆酸和钙的吸收),补偿小肠长度的丢失。吸收功能的增加是随着单位长度上皮细胞量或黏膜重量的增加而增加,而非每个细胞吸收功能的加强,甚至有人认为此状态下,部分细胞的功能尚处于不成熟阶段。 动物近端小肠切除术后,随黏膜的增生,酶和代谢也发生相应的变化。钠-钾泵的特异性活性依赖的三磷酸腺苷,水解酶、肠激酶、DNA酶、嘧啶合成酶活性均显示增加,相反每个细胞的二糖酶活性降低;增生的黏膜内经磷酸戊糖途径的葡萄糖代谢增加。人类广泛肠切除后,研究显示残余肠道可逐渐改善对脂肪、内因子和碳水化合物,特别是葡萄糖的吸收。 人类或动物小肠切除术后,有关结肠适应性改变的研究尚处于初级阶段,已有的资料显示小肠切除术或病态肥胖治疗性回结肠短路术后,结肠可增加对葡萄糖和钙的吸收。 (2)影响小肠切除术后适应性变化的因素:小肠切除术后有以下因素可影响小肠的适应:①食物营养性物质及非营养性物质与残余肠管的接触;②胆汁和胰液刺激,肠道激素或其他因子的营养作用;③肠外生长因子、激素、聚胺等的刺激作用;④剩余小肠血流的增加。 现有资料表明剩余肠腔内营养物质对小肠的适应性变化起重要作用(图2),如没有营养物质对肠腔的刺激,尽管肠壁会有增生性变化(在短肠综合征病人接受TPN病人身上可见到,此机制目前尚不清楚),但肠道不会产生适应性改变(增加绒毛高度、陷凹深度、黏膜细胞DNA量)。同时,动物体内实验证明混合性食物较要素饮食更能刺激小肠的适应性改变,从而证明营养性食物及非营养性食物对小肠适应性改变的协同作用。
动物实验证明回肠黏膜增生的结果导致吸收功能的增加(主要是对葡萄糖、麦芽糖、蔗糖、胆酸和钙的吸收),补偿小肠长度的丢失。吸收功能的增加是随着单位长度上皮细胞量或黏膜重量的增加而增加,而非每个细胞吸收功能的加强,甚至有人认为此状态下,部分细胞的功能尚处于不成熟阶段。 动物近端小肠切除术后,随黏膜的增生,酶和代谢也发生相应的变化。钠-钾泵的特异性活性依赖的三磷酸腺苷,水解酶、肠激酶、DNA酶、嘧啶合成酶活性均显示增加,相反每个细胞的二糖酶活性降低;增生的黏膜内经磷酸戊糖途径的葡萄糖代谢增加。人类广泛肠切除后,研究显示残余肠道可逐渐改善对脂肪、内因子和碳水化合物,特别是葡萄糖的吸收。 人类或动物小肠切除术后,有关结肠适应性改变的研究尚处于初级阶段,已有的资料显示小肠切除术或病态肥胖治疗性回结肠短路术后,结肠可增加对葡萄糖和钙的吸收。 (2)影响小肠切除术后适应性变化的因素:小肠切除术后有以下因素可影响小肠的适应:①食物营养性物质及非营养性物质与残余肠管的接触;②胆汁和胰液刺激,肠道激素或其他因子的营养作用;③肠外生长因子、激素、聚胺等的刺激作用;④剩余小肠血流的增加。 现有资料表明剩余肠腔内营养物质对小肠的适应性变化起重要作用(图2),如没有营养物质对肠腔的刺激,尽管肠壁会有增生性变化(在短肠综合征病人接受TPN病人身上可见到,此机制目前尚不清楚),但肠道不会产生适应性改变(增加绒毛高度、陷凹深度、黏膜细胞DNA量)。同时,动物体内实验证明混合性食物较要素饮食更能刺激小肠的适应性改变,从而证明营养性食物及非营养性食物对小肠适应性改变的协同作用。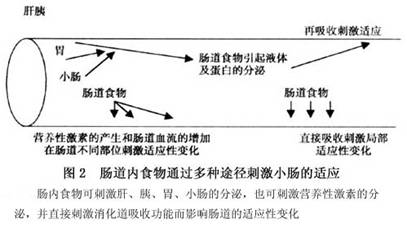 小肠腔内营养物质尤其是较高浓度营养物质可刺激胆汁和外分泌胰液的分泌,并直接刺激黏膜的增生,当胆汁或胰液进入回肠时可明显刺激黏膜的增生。在刺激黏膜的增生中胰液产生更明显的作用,胰液同时也可改变小肠刷状缘酶的活性。然而,这些因素如何促进小肠切除术后肠黏膜的增生尚不清楚,有人认为是肠腔营养物质通过对小肠的营养作用刺激肠道营养性激素及其他因子的释放,也可能是小肠切除去除了肠道抑制性因子,导致对营养因子效应的增加。在众多的肠道营养性激素中胃泌素的作用已被大多数的学者公认,但胃泌素似乎仅对胃及近段小肠适应性改变有作用,而对远段肠道适应性改变作用不大。肠高血。&n
小肠腔内营养物质尤其是较高浓度营养物质可刺激胆汁和外分泌胰液的分泌,并直接刺激黏膜的增生,当胆汁或胰液进入回肠时可明显刺激黏膜的增生。在刺激黏膜的增生中胰液产生更明显的作用,胰液同时也可改变小肠刷状缘酶的活性。然而,这些因素如何促进小肠切除术后肠黏膜的增生尚不清楚,有人认为是肠腔营养物质通过对小肠的营养作用刺激肠道营养性激素及其他因子的释放,也可能是小肠切除去除了肠道抑制性因子,导致对营养因子效应的增加。在众多的肠道营养性激素中胃泌素的作用已被大多数的学者公认,但胃泌素似乎仅对胃及近段小肠适应性改变有作用,而对远段肠道适应性改变作用不大。肠高血。&n ②防治感染:针对肠源性感染的可能性,应选择抗厌氧菌和需氧菌的抗生素。当病人持续发热,应及时行B超或CT检查,以早期发现腹部脓肿并有效处理。 ③控制腹泻:禁食及胃肠外营养可抑制胃肠道蠕动和分泌,延缓胃肠道的排空,从而减轻腹泻的程度。腹泻严重难以控制者,可应用生长抑素和合成类似物如奥曲肽50mg,2~3次/d,皮下注射可明显抑制胃肠道的分泌,减轻腹泻,减少电解质的丢失。 ④抑制胃酸过多:术后胃酸分泌过多,可应用H2受体阻滞剂或质子泵抑制剂如法莫替丁、洛赛克等,亦可防治应激性溃疡、吻合口溃疡。 (2)适应期:残存肠管开始出现代偿变化,腹泻次数趋于减少。此期重点是保证足够营养摄入的前提下,逐步用肠腔内营养代替静脉营养,以预防小肠黏膜刷状缘的酶活性将减低。一般可先采用要素饮食作为过渡。病人须用外径1~2mm的硅胶管径并作胃肠道插管,如事先已行空肠穿刺置管者,则可通过此途径喂养。输注从1/4浓度开始,每小时25ml。在不加重腹泻的情况下逐步加大浓度和容量。一般用重力滴注即可。采用商品要素饮食很方便,每80g溶于300ml水中,每1ml产生热量4.184kJ,成人的营养液剂量可达到2000~3000ml。随要素饮食剂量的增加,逐渐减少以至最后撤除静脉营养。一些要素饮食含有的氨基酸如谷氨酰胺在促进残留小肠的适应性代偿有很重要的作用。在此期仍应进行有关化验项目的监测。 在病人食欲逐渐恢复过程中,应早日恢复经口进食。可给予高蛋白低脂适量碳水化合物的少渣饮食。尽可能做得美味可口,少量多餐。重视喂养技术,每可取得事半功倍的效果,尤其在婴幼儿更为重要。为预防脂肪摄入不足,可采用中链脂肪酸(MCT)代替通常的脂肪,因前者不需要微胶粒形成(micelle formation)即可吸收。 如腹泻已被控制,可逐渐增加通常的脂肪入量,并加用胰脂酶以助消化吸收。此类病人乳糖不易消化吸收,故乳制品应逐渐增加。 如病人仍有胃酸分泌过多,可继续给予甲氰咪胍,利用此药降低胃酸分泌和小肠腔的氢离子浓度,有助于改善对脂肪酸、蛋白和碳水化合物的吸收。 此期还应注意补充维生素,尤其是脂溶维生素和维生素B12。病人一般易缺钙,应额外补充,其它如镁和铁等也应注意补充。可服用含有多种维生素和矿物质药物制剂。如有小肠污染综合征,可给予口服广谱抗生素治疗。 同时此期亦应特别注意肠外营养所致的并发症如输液管污染导致的脓毒血症、肝负荷过重所致的肝病、小肠细菌过度增殖等,需积极预防并治疗。 (3)维持期:此期残存小肠功能已得到最大代偿,通常能耐受口服饮食,不需限制脂肪及将液体与固体分开。但仍有30%的患者该期出现吸收不良现象,需定期测定血浆维生素、矿物质、微量元素浓度并予补充调节治疗。如经过非手术治疗仍不能奏效的短肠综合征,则需考虑手术治疗。 2.手术治疗 病人经药物、食物、营养康复以及TPN治疗后仍存在严重的短肠综合征或小肠适应性变化长时间无改善时,可考虑外科治疗(图3)。外科治疗的目的是通过增加肠吸收面积或减慢肠运输时间(延缓食糜排空)以增加小肠的吸收能力。
②防治感染:针对肠源性感染的可能性,应选择抗厌氧菌和需氧菌的抗生素。当病人持续发热,应及时行B超或CT检查,以早期发现腹部脓肿并有效处理。 ③控制腹泻:禁食及胃肠外营养可抑制胃肠道蠕动和分泌,延缓胃肠道的排空,从而减轻腹泻的程度。腹泻严重难以控制者,可应用生长抑素和合成类似物如奥曲肽50mg,2~3次/d,皮下注射可明显抑制胃肠道的分泌,减轻腹泻,减少电解质的丢失。 ④抑制胃酸过多:术后胃酸分泌过多,可应用H2受体阻滞剂或质子泵抑制剂如法莫替丁、洛赛克等,亦可防治应激性溃疡、吻合口溃疡。 (2)适应期:残存肠管开始出现代偿变化,腹泻次数趋于减少。此期重点是保证足够营养摄入的前提下,逐步用肠腔内营养代替静脉营养,以预防小肠黏膜刷状缘的酶活性将减低。一般可先采用要素饮食作为过渡。病人须用外径1~2mm的硅胶管径并作胃肠道插管,如事先已行空肠穿刺置管者,则可通过此途径喂养。输注从1/4浓度开始,每小时25ml。在不加重腹泻的情况下逐步加大浓度和容量。一般用重力滴注即可。采用商品要素饮食很方便,每80g溶于300ml水中,每1ml产生热量4.184kJ,成人的营养液剂量可达到2000~3000ml。随要素饮食剂量的增加,逐渐减少以至最后撤除静脉营养。一些要素饮食含有的氨基酸如谷氨酰胺在促进残留小肠的适应性代偿有很重要的作用。在此期仍应进行有关化验项目的监测。 在病人食欲逐渐恢复过程中,应早日恢复经口进食。可给予高蛋白低脂适量碳水化合物的少渣饮食。尽可能做得美味可口,少量多餐。重视喂养技术,每可取得事半功倍的效果,尤其在婴幼儿更为重要。为预防脂肪摄入不足,可采用中链脂肪酸(MCT)代替通常的脂肪,因前者不需要微胶粒形成(micelle formation)即可吸收。 如腹泻已被控制,可逐渐增加通常的脂肪入量,并加用胰脂酶以助消化吸收。此类病人乳糖不易消化吸收,故乳制品应逐渐增加。 如病人仍有胃酸分泌过多,可继续给予甲氰咪胍,利用此药降低胃酸分泌和小肠腔的氢离子浓度,有助于改善对脂肪酸、蛋白和碳水化合物的吸收。 此期还应注意补充维生素,尤其是脂溶维生素和维生素B12。病人一般易缺钙,应额外补充,其它如镁和铁等也应注意补充。可服用含有多种维生素和矿物质药物制剂。如有小肠污染综合征,可给予口服广谱抗生素治疗。 同时此期亦应特别注意肠外营养所致的并发症如输液管污染导致的脓毒血症、肝负荷过重所致的肝病、小肠细菌过度增殖等,需积极预防并治疗。 (3)维持期:此期残存小肠功能已得到最大代偿,通常能耐受口服饮食,不需限制脂肪及将液体与固体分开。但仍有30%的患者该期出现吸收不良现象,需定期测定血浆维生素、矿物质、微量元素浓度并予补充调节治疗。如经过非手术治疗仍不能奏效的短肠综合征,则需考虑手术治疗。 2.手术治疗 病人经药物、食物、营养康复以及TPN治疗后仍存在严重的短肠综合征或小肠适应性变化长时间无改善时,可考虑外科治疗(图3)。外科治疗的目的是通过增加肠吸收面积或减慢肠运输时间(延缓食糜排空)以增加小肠的吸收能力。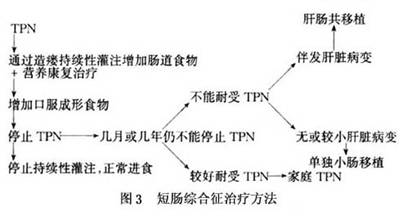 (1)减慢肠运输的有关手术方式: ①小肠肠段倒置术:将一段小肠倒置吻合,使倒置的肠管呈逆蠕动,能减慢肠运输和改变肌电活动,有利于营养物质的吸收。倒置肠段的理想长度成人为10~15cm,婴儿为3cm,倒置肠段为末段小肠。当病人残余肠段过短,不能提供10cm的肠段供倒置时,不宜行此手术(图4)。
(1)减慢肠运输的有关手术方式: ①小肠肠段倒置术:将一段小肠倒置吻合,使倒置的肠管呈逆蠕动,能减慢肠运输和改变肌电活动,有利于营养物质的吸收。倒置肠段的理想长度成人为10~15cm,婴儿为3cm,倒置肠段为末段小肠。当病人残余肠段过短,不能提供10cm的肠段供倒置时,不宜行此手术(图4)。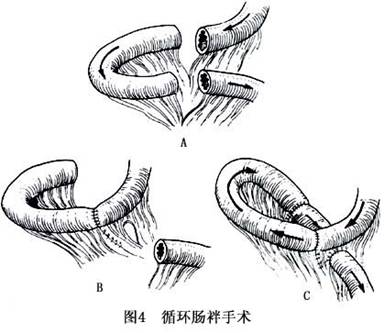 ②结肠间置术:利用结肠蠕动缓慢且肠段蠕动冲击少见的特点,将结肠间置于空肠或回肠间,延长肠运输时间。手术方法有2种,其一为同向蠕动间置结肠,国外报道11例婴儿,其中4例效果良好;其二为逆向蠕动间置结肠,如同小肠间置一样,效果不肯定。间置入结肠的长度无标准,范围以8~24cm为宜。 ③小肠瓣或括约肌再造术:广泛切除小肠同时又切除了回盲部的病人预后极差,本术式主要为此类病例所设计。一般手术部位在残留小肠的末端,包括类似于回肠造口术样的奶头状瓣
②结肠间置术:利用结肠蠕动缓慢且肠段蠕动冲击少见的特点,将结肠间置于空肠或回肠间,延长肠运输时间。手术方法有2种,其一为同向蠕动间置结肠,国外报道11例婴儿,其中4例效果良好;其二为逆向蠕动间置结肠,如同小肠间置一样,效果不肯定。间置入结肠的长度无标准,范围以8~24cm为宜。 ③小肠瓣或括约肌再造术:广泛切除小肠同时又切除了回盲部的病人预后极差,本术式主要为此类病例所设计。一般手术部位在残留小肠的末端,包括类似于回肠造口术样的奶头状瓣